乳癌
颜教授使用之投影片载於本文末
资料提供/更新:颜继昌教授
香港大学李嘉诚医学院临床肿瘤学系临床教授
资料整理:陈皓欣医生
欧阳畹华女士
李周翠娥女士

简介:
在这篇访问中颜继昌教授和我们详细解释乳癌的各方各面,包括成因、徵状、检测及治疗方法,以至治疗後的副作用和可以如何处理。
(一)——有关器官/系统及分类
(二)——乳癌在香港的病发情况
(三)——乳癌的病因与风险因素
(四)——病徵
(五)——一般诊断方法
(六)——治疗方法
(七)——治疗前的準备
(八)——治疗引起的副作用及应对方法
(九)——後遗症及应对方法
(十)——治疗後的持续监察及复发之处理
(十一)——预防和及早发现乳癌的方法
(十二)——照顾者须知
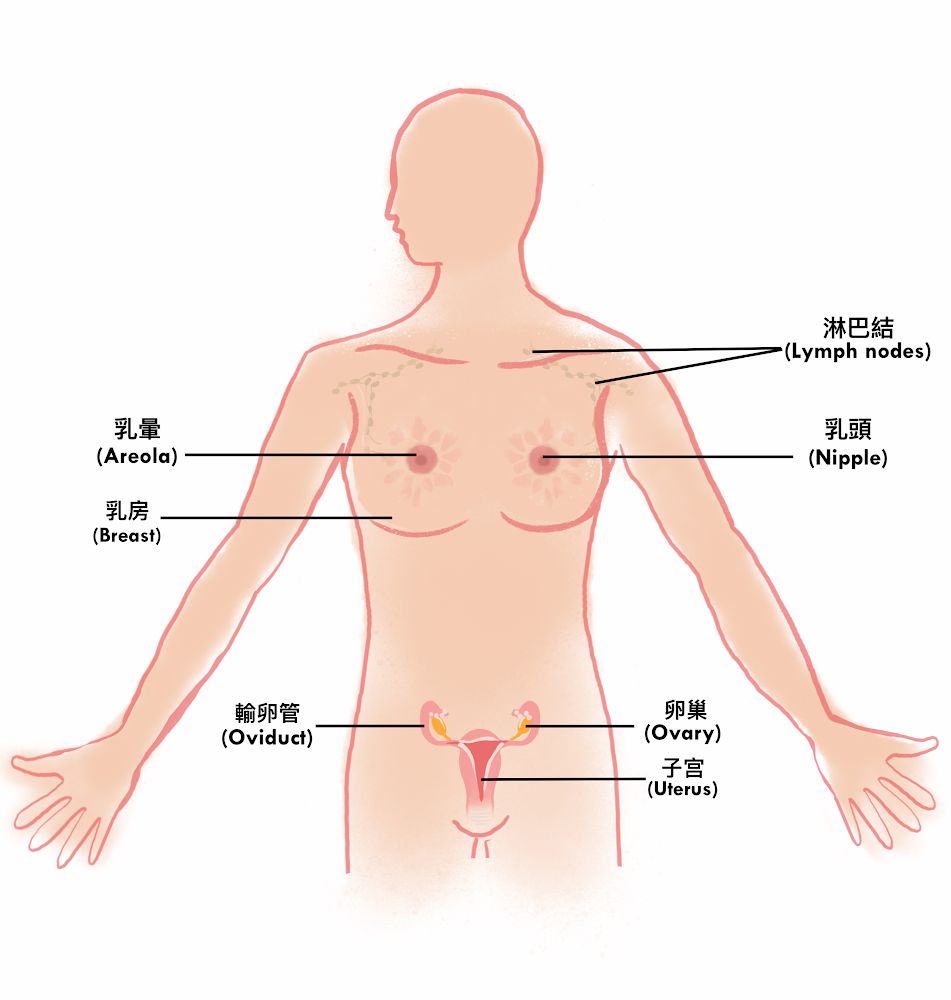
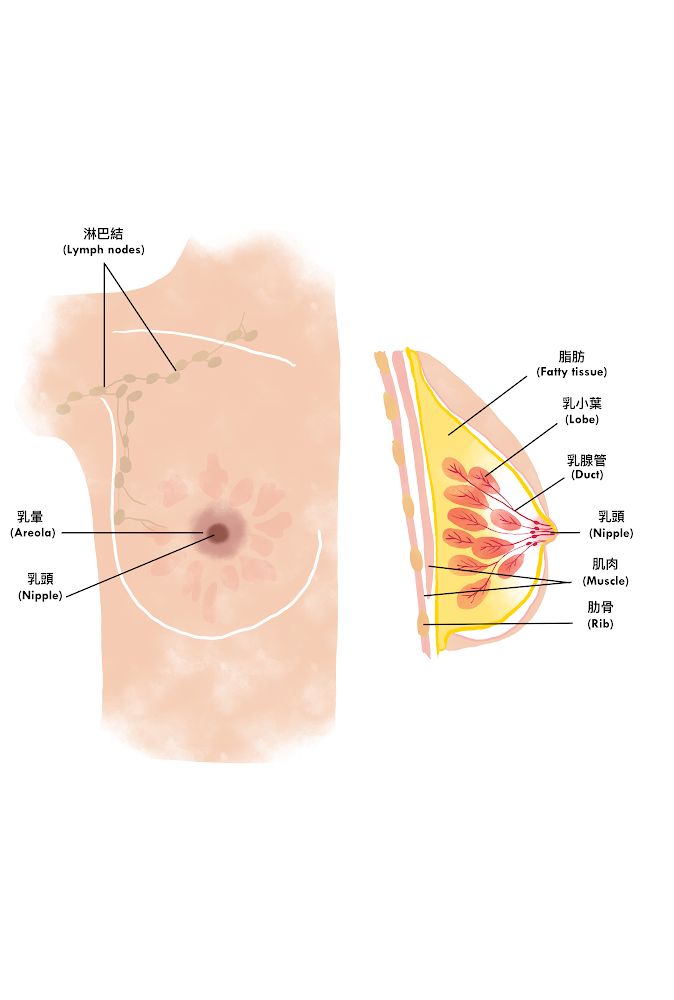
(一)有关器官/系统及分类
乳房是哺乳类动物的特徵,主要结构有:
- 脂肪
- 乳腺组织
- 乳头(nipple)
- 乳晕(areola)
- 血管
- 淋巴
女性的乳房有三分之一是脂肪,当怀孕时,乳腺组织便会製造乳汁,经乳腺管到达乳头。乳头位於乳房中央,乳晕则指乳头周围皮肤颜色较深的组织。
女性的乳房会随著荷尔蒙的影响而出现变化,当中以青春期、月经週期、怀孕时期和更年期的变化为主。
(二)乳癌在香港的病发情况
世界卫生组织2020资料显示,乳腺癌是女性全球第一致命的癌症。
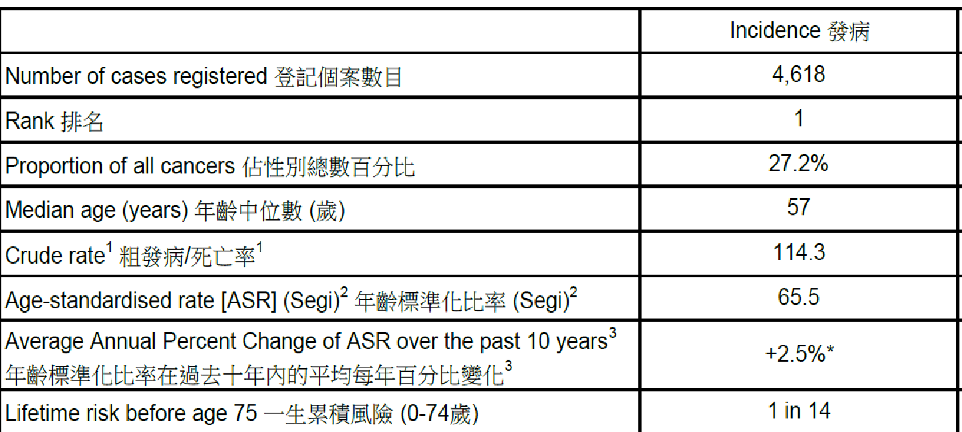
而本港乳腺癌亦是常见癌症的第三位,每年新症约四千六百宗。在女性所患的所有癌症中,占27%左右。
在近十年乳腺癌的新症数字有上升趋势。2018年的死亡数字超过七百宗,位列癌症第四号杀手。
女性的发病率较男性为高。
乳癌发病率随年龄上升, 40岁至64岁的发病率最高。年龄中位数为57岁。
不过由於市民对乳癌的意识日渐提高并及早检查,同时亦有越来越多新的治疗选择,所以治愈率是相当令人鼓舞的。

(三)乳癌的病因与风险因素
关於乳癌的成因,现有文献认为或与遗传基因、荷尔蒙、肥胖等有关。
患乳癌的风险因素包括(排列次序由最高风险开始):
- 遗传基因BRCA1和BRCA2—— 除了乳癌外,卵巢癌、子宫癌、大肠癌、胰脏癌和前列腺癌(LynchII 综合症)都与BRCA1 和BRCA2基因突变有关。在进行基因测试前,病人必须接受辅导和解释,了解清楚基因测试的利与弊,以及对日後生活的影响;
- 胸部曾接受放射线治疗;
- 没有生小孩或大於30岁才生第一胎;
- 母亲或姐妹患有乳癌;
- 初经在12岁之前,停经在55岁之後;
- 停经後长期补充女性荷尔蒙 ;
- 肥胖:妇女停经後,脂肪组织成为体内的雌激素主要来源。因此,当身体越多脂肪组织,雌激素比例上就会增加。由於大约有75%的乳癌需要荷尔蒙激素才会生长,所以乳癌跟肥胖有间接的关係;
- 生活习惯:吸烟、喝酒(尤其一星期喝多过三杯酒的女士;另外每天再多喝一杯会增加10%风险)、少运动;及
- 年纪:乳癌发病率随年龄上升, 40岁至64岁的发病率最高。年龄中位数为57岁。
如何减低患上乳癌的风险:
- 保持健康体重和腰围
- 恒常运动
- 避免烟酒
- 较年轻时生育,延长餵哺母乳的时间

(四)病徵
要及早发现乳癌,妇女首先要提高警觉,因为早期的乳癌没有太明显的症状。
妇女平常应定期自我检查乳房,若有以下异状需要儘快求医,才不会耽误病情,尤其是有患乳癌危险因素的高危人士:
- 在乳房发现无痛的肿块;
- 特发性的乳房大小不对称;
- 乳房局部凹陷或凸起;
- 乳头凹陷、溃疡或有异常分泌物,尤其是带血的分泌物;
- 乳房皮肤有橘皮样变化、红肿、溃疡等;
- 腋下淋巴结涨大;
- 一般癌症的後期症状(constitutional symptoms),例如长时间疲累,体重下降,胃口不佳,骨头疼,咳嗽,气喘都是癌症患者常见的症状;及
- 乳头或乳晕週边皮肤湿疹—一般见於Paget氏疾病的妇女(Paget’s disease)。

(五)一般诊断方法
若然妇女自我检查乳房发现变化或有以上症状,应儘快求医,才不会耽误病情。除了基本临床检查外,医生可能会安排以下检查以助诊断:
(1) 乳房X光造影检查 (mammogram)
以X光仪器从上下、侧面等方位检查乳房结构,例如脂肪、乳腺管、血管或其他组织。若发现可疑结构,例如显微钙化点(microcalcification),医生可以用X光作定位,以帮助抽取细胞化验。
3D乳房X光造影检查(3D mammogram)利用特别电脑程式,以不同方位的X光合併成为3D的造影,能更加清楚检查乳房结构。
(2) 超声波检查 (ultrasound)
由於年轻妇女的乳房密度较高,单靠X光造影检查不容易分辨出肿块。这个时候,超声波检查可以与X光互相辅助,若发现可疑结构,可以在超声波引导下抽取细胞化验。
(3) 乳房磁力共振扫描 (magnetic resonance imaging MRI)
利用核磁共振原理造影,相比X光能更清楚检查软组织,例如乳房结构,亦没有辐射。一般用於有乳癌家族史、準备接受乳癌手术的病人。
(4) 细胞病理分析
若临床检查或造影检查发现可疑肿块,医生可以安排病理化验如粗针切片(core biopsy),从而得知妇女有否患癌。
(5) 肿瘤血液指标 (tumour markers)
CA153是乳癌的肿瘤指标,但并不能作早期筛查或用以诊断,因为它只在晚期乳癌扩散转移时才升高。如果在乳癌手术前做CEA和CA153检查,便可以在手术後用以比较,作追踪检查。但妇女要留意CEA并非只是乳癌的肿瘤指标,其他癌症也可以令CEA升高,例如肠道、胰脏、肺、子宫、卵巢癌等。
(6)正电子电脑检查 (PET-CT scan)
帮癌症分期和订定治疗方式。
最常用的检查为乳房X光造影和超声波检查,因为相对容易安排、低入侵性和便宜。在有怀疑的个案,或X光造影和超声波检查不清楚时,医生就可能会安排乳房磁力共振扫描,能更清楚显示肿瘤的结构和周边正常组织的关係。
若临床检查或造影检查发现可疑肿块,医生会安排病理化验,从而得知妇女有否患癌。至於正电子检查和肿瘤血液指标一般在确定乳房癌後才会进行。
乳癌的种类
癌症有以下种类:
(1) 入侵型腺管癌 (invasive ductal carcinoma)
约85%乳癌患者都属於入侵型腺管癌,细胞有可能扩散至乳房以外的器官。
(2) 导管原位癌 (ductal carcinoma in situ DCIS)
约5%乳癌患者是DCIS的种类,属於入侵型腺管癌的前身,而一般癌细胞都局限在乳腺管内,甚少扩散至乳房以外的器官。
(3) 入侵型小叶癌 (invasive lobular carcinoma)
约5-10%的乳癌患者,源自乳小叶。
(4) 其他较为少见的种类例如髓状癌 (medullary carcinoma)、胶状癌 (colloid or mucinous carcinoma )、乳头状癌 (papillary carcinoma)、管状癌(tubular carcinoma)等;及
(5) Paget氏疾病
症状为乳房皮肤犹如湿疹,乳头表面有持续的红肿、不明分泌物、搔癢、灼热感,少数妇女会有乳头下肿瘤。
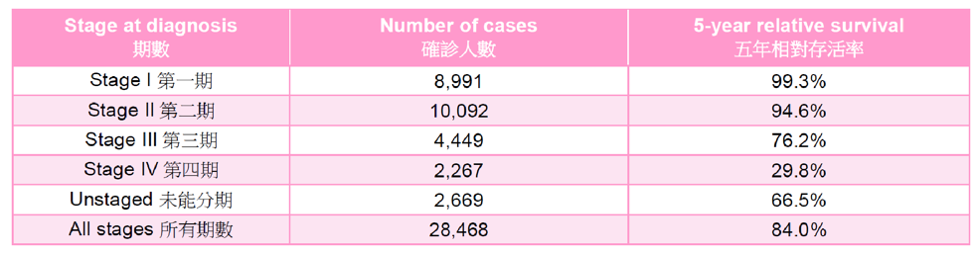
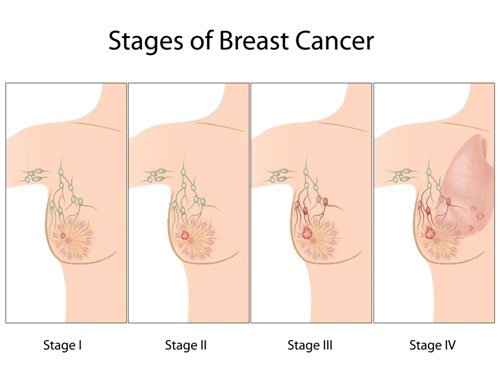
乳癌的分期
第零期: 癌细胞只局限在乳腺管,或Paget氏疾病局限於乳头。
第一期: 2cm内的癌肿瘤,没有腋下淋巴结转移,或只有腋下淋巴结微转移。
第二期: 少於3个腋下淋巴结的转移,或2cm至5cm内的癌肿瘤,或大於5cm但没有淋巴结转移的癌肿瘤。
第三期: 4个或以上的腋下淋巴结转移,或大於5cm而有淋巴结转移的癌肿瘤。
第四期: 不论癌肿瘤大小或淋巴结转移数目,只要癌细胞已转移至身体其他器官,如骨、肺部、肝脏、脑等。
2018年女性乳癌期数分布如下:
第一期—— 56%
第二期—— 14%
第三期—— 12%
第四期——8%
未能分期——9%
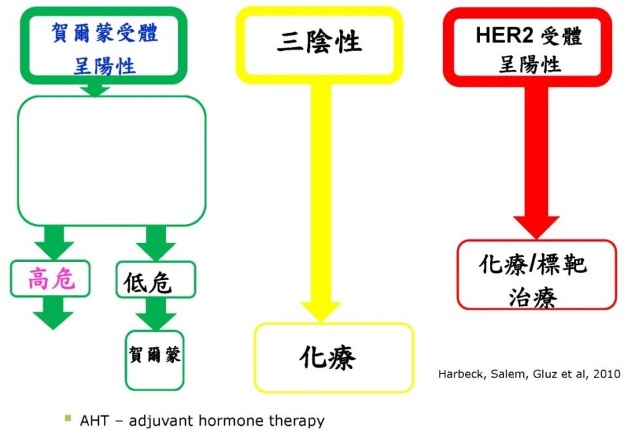
(六)治疗方法
A.治疗考虑因素
乳癌的治疗有不同方法,除了妇女的身体状况外,医生还会考虑以下因素:
- 肿瘤类型;
- 大小;
- 细胞分化程度;
- 受影响之淋巴数目;
- 荷尔蒙接受体雌激素(Estrogen Receptor (ER)) 和黄体激素(Progesterone Receptor (PR))——某些乳癌种类需要荷尔蒙激素才会生长,所以荷尔蒙接受体(Hormonal Receptor (HR)) 检查能够将它们分类,从而找出最有效的荷尔蒙治疗,阻止癌细胞生长;及
- HER2 (Human epidermal growth factor receptor 2)基因。
乳癌——根据生物特质来分类
乳癌与女性荷尔蒙关係密切,女性荷尔蒙中的雌激素受体(Estrogen Receptor,ER)、黄体素受体 (Progesterone Receptor,PR) 在乳癌中扮演重要角色。
除此之外,人类表皮生长因子受体2(Human Epidermal Growth Factor Receptor 2,HER2)在乳癌中亦扮演重要角色。
如果简单地根据生物特质,乳癌可分成四个大类:
ER阳性、PR阳性、HER2阴性——这是最普通的,占所有个案中约60%
ER阳性、PR阳性、HER2阳性——有HER2 阳性的占所有个案中约25%
ER阴性、PR阴性、HER2阳性——同上。
ER阴性、PR阴性、HER2阴性(三阴性)——占所有个案中约13%
**以上至为重要,因为治疗方法亦因乳癌的生物特质而有分别,例如:
● 有荷尔蒙受体(Hormonal Receptor ( HR)) 的病人可以接受荷尔蒙治疗;
● 有人类表皮生长因子受体2(Human Epidermal Growth Factor Receptor 2,HER2) 的病人可以接受标靶治疗。
B.治疗原则
治疗原则包括:
- 先行手术;手术後决定需不需要辅助治疗;
- 若需要辅助治疗,会因应细胞之特性而选择;
- 会否先做化疗再做电疗和标靶/荷尔蒙治疗(先做化疗的理由是因为担心在手术切除之前,已有少数癌细胞离开乳房遊离到身体其他部份,所以要尽早用化疗把这些细胞歼灭、不容许它们「落地生根」);
- 化疗和荷尔蒙治疗通常不会同时进行;及
- 进行辅助治疗的原因是要减低复发率。
手术後全身辅助治疗——决定因素
- 因素包括肿瘤因素和病人因素
肿瘤因素:
- 腋下淋巴数目(数目越多便越高危)
- 主瘤大小
- 癌细胞恶性程度,细胞生长指数
- ER, PR 荷尔蒙受体
- 生物特性: HER-2受体,基因图谱oncotype DX
病人因素:
- 年岁, 身体状况
大致流程如下(但并非所有病人需要接受所有治疗):
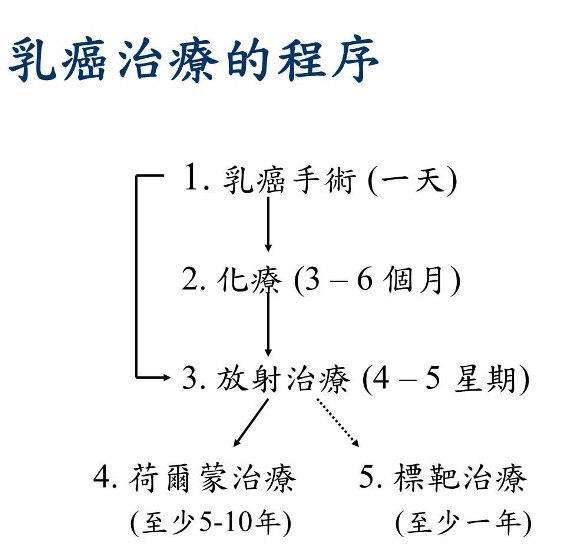
C.不同治疗方法
乳癌有以下不同治疗方法,会因应病人的情况而使用:
局部
(1)手术切除
(2)放射治疗
系统性(或药物治疗)
(1)化学治疗
(2)荷尔蒙治疗
(3)标靶治疗
(4)免疫治疗
以下逐一解释。

局部
(1) 手术切除
如病人适合做手术,乳癌治疗一定以手术为先。详情请参考「乳癌外科手术」章节。
(2) 放射治疗
基本了解
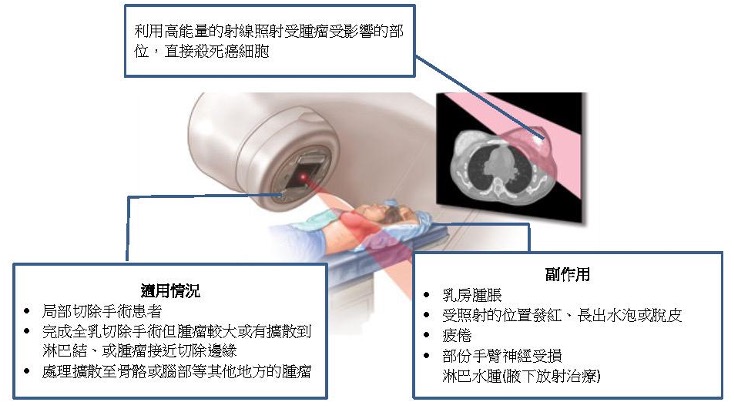
- 放射治疗就是利用高能量的射线照射受肿瘤影响的部位,直接杀死癌细胞;
- 体外放射治疗有如照X光,不会引起痛楚,亦不会令病人带有辐射性;
- 疗程通常每星期进行五日,约三至六星期可完成。(传统需要五至六周的放射治疗。目前英国研究发现,三至四周的疗程也到能达到同样的效果);
- 短期副作用一般会在疗程过後逐渐消退;及
- 长远方面,接受过放射治疗的一边乳房,皮肤一般比较黝黑,可能会较容易乾燥痕癢。有些时候可能会令乳房感觉收紧,并有可能影响其形状或大小。
副作用
放射治疗有以下副作用 :
- 乳房肿胀;
- 受照射的位置发红、长出水泡或脱皮;
- 疲倦;
- 部份手臂神经受损 ;及
- 淋巴水肿(腋下放射治疗)。
适用情况
适用於:
- 局部切除手术患者;
- 完成全乳切除手术但肿瘤较大或有扩散到淋巴结、或肿瘤接近切除边缘;及
- 处理扩散至骨骼或脑部等其他地方的肿瘤。
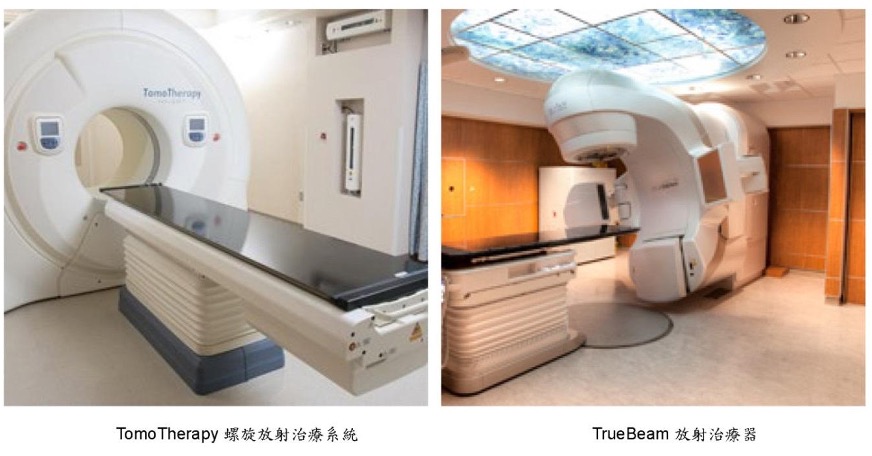
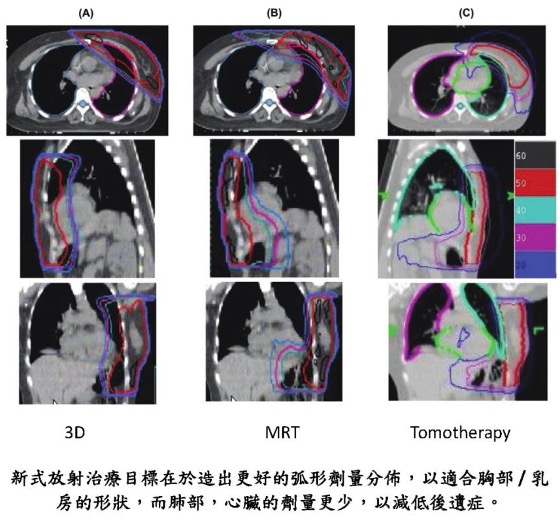
放射治疗发展方向
最新发展方向包括:
- 持续探究电疗是否可以在某些情况下(如原位肿瘤体积细少且前哨淋巴影响轻微), 替代腋下全淋巴切除手术;
- 部份低风险病人采用局部乳房电疗,以达到减少副作用、改善外观、及缩短治疗时间的效果;及
- 而部份较高风险病人则以先进电疗技术进行更大範围性的区域淋巴电疗,以进一步减低复发机会。

系统性(或药物治疗)
(1)化学治疗
基本了解
- 利用抗癌药物杀死癌细胞,或阻止其分裂,令癌细胞停止生长;及
- 可口服或静脉注射。
应用
- 手术前的辅助治疗;及
- 术後辅助化疗。
● 第一代
- CMF, AC, FAC,FEC (表阿霉素)
● 第二代
- AC+紫杉醇, TAC, CEF, FEC100
- 减少死亡风险15-20%,5年存活率多3-6%
● 第三代
- 密集式AC+紫杉醇, FEC100+紫杉特尔
- 再减少死亡风险15-20%,3- 5年存活率再多2- 4%
副作用
副作用包括:
- 噁心、呕吐,脱髮,疲倦,食慾不振,口腔发炎、疼痛;
- 减少血液正常细胞,贫血,容易流血;
- 细菌感染,严重的可引致败血病;
- 提早收经,卵巢功能消退,不能生育,如怀孕可引致流产或畸胎;及
- 个别药物: 心脏功能损害,指尖痳痹,手足综合症。

(2)荷尔蒙治疗
基本了解
雌激素是人体自然产生的女性荷尔蒙 ,会刺激乳癌细胞生长。
荷尔蒙治疗就是通过以下方法,去抑制乳癌生长 :
- 减少雌激素水平 (AI);或
- 防止雌激素依附乳癌细胞 (TMX);或
- 减少细胞的荷尔蒙受体 (Fulvestrant)。
应用
荷尔蒙治疗应用於ER(或PR)荷尔蒙受体阳性个案 :
● 未收经者:
- Tamoxifen (他莫昔分,三苯氧胺)—- 5年(近年研究指向五年未必足够,应该服用十年);
- 卵巢功能消融术,再使用 AI 、放疗、手术、药物。
● 已收经者:
- Tamoxifen (三苯氧胺 );
- Aromatase inhibitors (芳香环抑制剂、简称AI)5 年。
***「收经」与「未收经」乃是治疗上的一个重要因素。

Tamoxifen (三苯氧胺) vs Aromatase inhibitors (芳香环抑制剂、简称AI)
| Tamoxifen (三苯氧胺) | Aromatase inhibitors (芳香环抑制剂、简称AI) (只适用於已收经之妇女) |
|
优点
缺点
|
应用
芳香酶抑制剂在辅助治疗的方向
疗效
|
人工收经荷尔蒙治疗
针对卵巢的疗法
- 适用於收经前的女性——如果他们的病情较严重,可先进行人工收经荷尔蒙治疗,之後便可服用 AI 等药,减低复发机会;
- 针药注射Zoladex(goserelin): 一种人工合成之黄体荷尔蒙刺激素(luteinising hormone releasing hormone);
- 手术/放射治疗;
- 应用
- 手术後的辅助治疗
- 肿瘤复发或转移

(3)标靶治疗
基本了解
标靶治疗是:
- 针对癌细胞的药物;
- 以癌细胞的特质和变异作为目标,找出并破坏癌细胞;
- 副作用一般较传统化疗少;
- 适用於 HER-2 受体呈阳性的病人,这大概是约1⁄4乳癌患者;
- 乳癌较具侵略性;
- 手术後用针对 HER2 的标靶药物加化疗 → 效果比单靠化疗好。
标靶治疗的性质是什麽呢?
对於肺癌病人来说,标靶治疗只是一种舒缓性的治疗。但对於乳癌的妇女,标靶治疗可以根治癌症。
癌细胞与正常细胞的分别在於其基因。标靶治疗就是针对癌细胞因为其基因变化而产生的酵素或蛋白质,而在正常细胞没有该酵素或蛋白质时,就只有癌细胞会被标靶治疗药物控制,而避免影响正常细胞。

Her-2/neu基因
- Her-2/neu基因——-HER2 受体表现阳性(20-30%) (因 HER 基因过分表达、引致生长速度过快);
- 乳癌较具侵略性;
- 可用针对HER-2 受体的单克隆抗体赫赛汀 ( Herceptin);
- IHC –用於量度HER2受体表现; FISH --用於量度HER2基因之数量 (较準确)。
赫赛汀 / 曲妥珠单抗 (herceptin/trastuzumab)
- 静脉注射或皮下注射;
- 手术後疗程 : 一般为期一年;
- 其他用途
- 肿瘤复发或转移
- 手术前的辅助治疗
- 只对 Her-2 受体呈阳性的乳癌有效(20-25%);
- 副作用——有轻微过敏反应(5%)及可恢复的心脏功能减退 ;及
- 有安全网的自资葯物。
HER2 型乳癌辅助治疗最新发展
双标靶治疗
- Pertuzumab (Perjeta) + Herceptin 的双标靶治疗可减少尤期高危的病人(有淋巴转移或荷尔蒙受体阴性)的复发率 2.3 – 3.2%;
- 在一年的单一标靶治疗 (Herceptin) 後,再加上一年的口服标靶药物 Neratinib,在荷尔蒙受体阳性的病人可减少复发率 4.2%;
- 在术前进行Herceptin+化疗的病人,在治疗後仍然有残留肿瘤的病人, 对比 10 个月 Herceptin治疗,接受10 个月的T-DM1 (Trastuzumab Emstansine) 治疗可减少复发率 11%。

更新的治疗——T-DM1 (Trastuzumab Emtansine)—标靶加化疗
T-DM1是一种用於HER2阳性转移性乳癌的抗体-药物偶联物 (Antibody Drug Conjugate, ADC)
- ADC 是一个独特药物组合,包含以下三个元素:
- 能针对靶点的单克隆抗体
- 稳定连结
- 高毒性的化疗药物
- ADCs 能针对性地将化疗药物带进癌细胞—— 减低对正常组织的损害/减少化疗的副作用(俗称「聪明子弹」)
- 开始时用於扩散性病人,但由於药效良好,现在已开始提早为病人使用,减少复发,令更多病人能受益。
三阴性乳癌病人的标靶治疗——CDK4/6抑制剂
- CDK是一个在细胞周期中控制细胞生长和分裂的蛋白
- 透过抑制CDK来停止癌细胞的生长
- 例: Palbociclib, Ribociclib, Abemeciclib
- 适合荷尔蒙受体阳性且HER2阴性的扩散性乳癌患者使用
- 需与荷尔蒙治疗 (letrozole [一 线] 或fulvestrant [二线])一併使用

(4)免疫治疗
这是近年来较新的治疗,例如用於三阴性乳癌病人,和化疗一同使用。
小结
***所以整体来说,就是因应细胞的特性,提供一系列不同的治疗,达致最好的效果。
D. 不同期数的治疗方法
以下是不同期数乳癌的一般治疗:
第零期乳癌
一般有三个方案:
其一、乳房保留手术(局部切除)加放射线治疗;
其二、全乳房切除手术;
其三、荷尔蒙治疗—只适用於不能接受手术的妇女。
医生会就癌肿瘤的状况作出治疗建议,以增加妇女痊癒的机会。有许多大型研究发现乳房保留手术後加入放射线治疗,其控制率能达至全乳房切除手术一样的水平。
第一、二期乳癌
A. 手术治疗:取决於肿瘤大小与它的位置,可以接受乳房保留手术或全乳房切除手术,以及淋巴结切片检查或清除术。
B. 放射线治疗:所有接受乳房保留手术的妇女都需要追加放射线治疗。其他情况如肿瘤较大或有至少一个腋下淋巴结转移,就需要接受胸部或局部淋巴放射线治疗。
C. 化学治疗:在接受切除手术治疗後,高复发机会的妇女可能需要接受化学治疗。
D. 荷尔蒙治疗:适用於荷尔蒙接受体阳性的妇女,但需要5至10年的治疗。
E. 标靶治疗:当做完以上治疗後,医生想针对残馀癌细胞,就可能使用标靶治疗作为辅助性治疗(只限於人类表皮生长因子受体2(Human Epidermal Growth Factor Receptor 2,HER2 病人)。HER2接受体阳性而肿瘤大於0.5cm的妇女可以与医生讨论化学加标靶治疗的方案。近年来标靶治疗有很多新的进展,请和你的肿瘤科医生讨论。
早期乳癌 - 根治性「辅助」治疗最新发展
● HER2 受体阳性
- 一年双标靶辅助治疗 ; 一年辅助标靶治疗再加上一年的口服标靶药物 Neratinib
- 新辅助化疗合併双标靶治疗 ——手术後有残馀肿瘤 —单克隆抗体合併化疗药组合 (TDM1) 一年辅助治疗
● HR 贺尔蒙受体阳性
- 两年口服 CDK4/6抑制剂 (abemeciclib) 联合 5年AI 贺尔蒙治疗
(**CDK4/6抑制剂
-CDK是一个在细胞周期中控制
细胞生长和分裂的蛋白
-透过抑制CDK来停止癌细胞的生长
-例:Palbociclib, Ribociclib, Abemeciclib
-适合荷尔蒙受体阳性且HER2阴性的扩散性乳癌患者使用
-需与荷尔蒙治疗 (letrozole [一 线] 或fulvestrant [二线])一併使用)
● 三阴性 (HR/HER2 受体阴性)
- 新辅助化疗 —手术後有残馀肿瘤——口服化疗
- 新辅助化疗合併免疫治疗 (pembrolizumab) —-再术後免疫治疗
第三期乳癌
A. 手术治疗:取决於肿瘤大小与它的位置,可以接受乳房保留手术或全乳房切除手术,以及腋下淋巴结清除术。
B. 放射线治疗:在接受切除手术治疗後,需要追加放射线治疗。除了乳房照射外,一般也会加入淋巴区的预防性照射,以降低复发风险。
C. 化学治疗:在接受切除手术治疗前,化学治疗可以将肿瘤缩小,帮助手术进行。在接受切除手术治疗後,化学治疗可以减低复发机率。
D. 荷尔蒙治疗:适用於荷尔蒙接受体阳性的妇女,但需要5至10年的治疗。
E. 标靶治疗:HER2接受体阳性的妇女可以将标靶治疗合併化学治疗。
第四期乳癌
由於第四期乳癌的妇女癌细胞已转移至身体其他器官,治疗以全身治疗为主。
放射线治疗以减少不适症状为主,脑部转移可以用全脑照射,骨头转移可以照射部位以缓和疼痛。
医生需要考虑妇女的身体状况和年龄,以及荷尔蒙接受体(ER、PR)和HER-2基因等,决定化学、荷尔蒙和标靶的治疗方案。
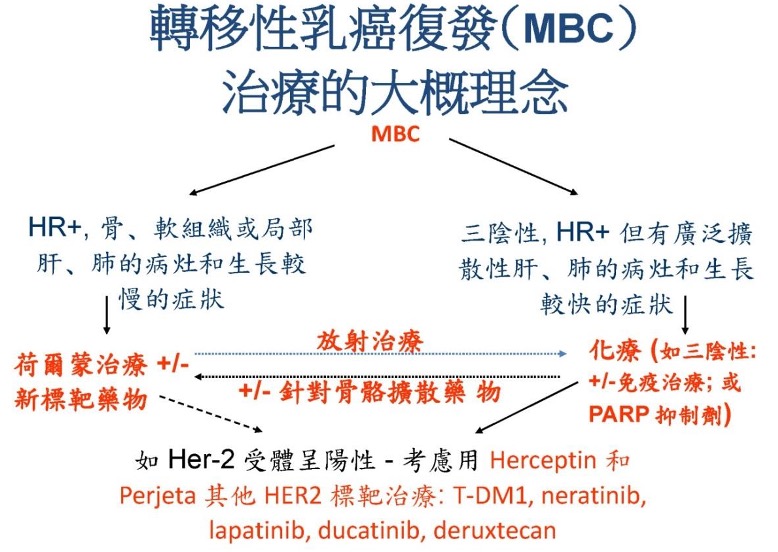
乳癌转移性复发的治疗 ( MBC)
虽然乳癌已经转移,但仍有不同治疗方法,其中包括:
- 纾缓性化疗
- 贺尔蒙受体呈阳性肿瘤的标靶治疗
- HER2 乳癌的标靶治疗
- 三阴性乳癌的免疫治疗、标靶治疗
- 针对骨骼扩散纾缓性治疗
以前如果一有癌细胞扩散到身体其他部份,病人便需要做系统治疗例如化疗。但是现在已有一个概念名叫做「寡转移」,就是只在身体某些部份发现极少(例如1-5)的癌细胞转移,影响的器官数目亦少,就可以考虑用放射治疗 (放射治疗乃是局部治疗)。这些放射治疗的能量较普通放射治疗高很多倍,有类似手术或烧溶性的效果,希望能够达致根治的目的。

(七)治疗前的準备
当面对乳癌,本来的生活计划被打乱,对妇女而言无疑是很大的打击,此时家人的关心和支持十分重要。治疗之前,医生会向病人讲解治疗的方案,家人可以陪诊,帮助记下不同方案的程序、副作用等,之後再与病人讨论。
现在医学先进,很多治疗时遇见的问题都并非如以前般严重。例如在放射治疗方面,由於技术不断提高、越来越精準,能够减低对病人造成的副作用。又例如化疗时病人面对的副作用,亦可以用不同药物/方法去应对。如病人尚在生育年龄,亦可以和医生讨论「雪卵」之适合性。

(八)治疗引起的副作用及应对方法
(1)手术治疗
A. 伤口问题:在手术後早期伤口可能会有疼痛、拉扯或紧绷的感觉,一般会在数个月後逐渐缓和。
B. 神经线问题:手术过程会造成不同程度的神经线伤害,所以手术後妇女可能会在胸壁、肩膀以致手臂感觉刺疼、麻木和触电等,甚至会觉得已切除的乳房还存在。以上症状一般会在数週或数月後逐渐适应。
C. 淋巴水肿:如果手术包括腋下淋巴结切除或放射治疗,淋巴循环可能会变差,令淋巴液积聚於手臂,甚至造成肿胀。妇女要避免在患侧抽血、量血压、打针、针灸、提重物。妇女要提醒自己常常将患肢提高,避免长时间让患肢下垂。若然患肢有发红、发热、或异常肿疼的程况,要儘快求医。
(2)放射治疗
常见的副作用为一般的皮肤反应,妇女可以穿宽松、棉质的衣服,避免摩擦,切忌使用非医生处方的药膏;其他常见反应例如疲累、作呕等;至於於心脏或肺部的副作用并不常见。
(3 ) 化学治疗
化学治疗的副作用会因药物和个人的反应有所不同。
(读者可参考「化学治疗」章节。)
大多数的副作用会在恢复期或治疗结束後消失。近来医学进步,亦都有很多药物/方法可以帮忙舒缓副作用(例如止呕药、升白针等)。

(4)荷尔蒙治疗
荷尔蒙接受体分为雌激素(Estrogen receptor ER)和黄体激素(Progesterone receptor PR)。
大若有75%的乳癌跟荷尔蒙有关係,需要荷尔蒙激素才会生长,所以荷尔蒙接受体检查能够将它们分类,从而找出最有效的荷尔蒙治疗,阻止癌细胞生长。
主要的荷尔蒙治疗有三种:
1. 抗雌激素药物(antiestrogen drug)例如Tamoxifen和Fulvestrant;
2. 芳香环转化酶抑制剂(aromatase inhibitor);和
3. 卵巢切除或抑制。
常见的副作用包括:
• 肠胃不适
• 热潮红
• 月经不规则
• 阴道分泌物
• 阴道或皮肤乾燥等
妇女若阴道出血,需要告知医生,因为荷尔蒙治疗其中一个风险为子宫内膜癌,因此接受过荷尔蒙治疗的妇女需要每年定期接受阴道内诊和妇科超声波检查。如性生活受影响,可使用水性润滑液。
使用芳香环转化酶抑制剂的妇女可能会有关节疼痛、骨质疏松的情况,可以适量补充钙和维他命D以及多运动,以维持骨骼健康,并每2年做一次骨质密度检查。
妇女需要注意,千万不可以自行补充黄体素药物或其他荷尔蒙药物来改善症状。
(5) 标靶治疗
Trastuzumab 和Pertuzumab是针对HER2阳性表现的分子标靶治疗药物。常见的副作用为感冒症状、发热、影响心脏功能等。其他标靶治疗药物可以是酪氨酸激酶抑制剂(tyrosine kinase inhibitor),例如Neratinib和Lapatinib,详情可和医生讨论。

(九)後遗症及应对方法
後遗症请参考以上治疗引起的副作用。
为了应付不同的後遗症,病人需要做复健运动。
复健运动
乳癌手术後的复健运动对於妇女是非常重要,除了可以恢复手臂和肩膀的活动能力,也可以让颈部和後背更加灵活和减低疼痛。要留意刚开始运动时动作要缓慢和轻柔,循序渐进,然後慢慢加大动作。如果过程中感到不舒服,可以深呼吸数次再继续。妇女不用操之过急,因为只要有耐心,定期做运动就会有所进步及达至原来的活动。
A. 手术後一星期内
- 妇女要避免拉扯伤口,在床上休息的时候以枕头垫高手臂,以缓和肿胀
- 手腕运动:重複手腕上下左右转圈,握拳、放松
- 手肘运动:重複手肘伸直、弯曲
- 绕肩运动:手臂轻放於枕头上,小幅度的向内和外转动肩部,切忌高举手臂或扩胸
B. 手术後一星期
如果引流管已拔除,就可以开始以下运动:
- 扩胸运动:双手於胸前握紧,慢慢提高到额头位置,然後缓慢往上至头顶,再慢慢往下至颈後,就可以展开双手
- 扣背後运动:将双手放在背後,慢慢往上移动,在能达到的最高位置维持一分
- 爬场运动:面对著墙壁站在约一个手臂的距离,将手掌贴在墙壁,慢慢往上爬升;另 一个做法是侧面对著墙壁,手掌贴在墙壁,慢慢往上爬升,侧面的爬场运动难度会比较高
- 手臂围圈运动:将手臂提高至肩膀水平,缓慢地画小圆圈,逐渐扩大,每此至少做10次

(十)治疗後的持续监察及复发之处理
在接受乳癌治疗後,妇女要切忌在患侧的手臂抽血和量血压,还有绝对不可以服用女性荷尔蒙。另外要定期回门诊跟进和做追踪检查,包括:
(1) 乳房、腋下和锁骨下淋巴位置检查;
(2) 乳房X光或超声波;
(3) 抽血例如肿瘤血液指标CA153;及
(4) 荷尔蒙治疗其中一个风险为子宫内膜癌,如果接受过荷尔蒙治疗,妇女需要定期每年一次做盆腔检查、子宫颈抹片检查和阴道超声波。
乳癌覆查需要做甚麽?
- 医学实證并不支持过度频密及定期的多样化检验如 – CA15.3;PET (正电子扫描);骨核子扫描, 肺X光, 肝超音波检查。请与你的主诊医生讨论需要的覆查时间表
- 自我留意病徵向医生报告再作诊段
- 乳腺X光做影及乳房自我检查可帮助及早发现乳房复发或新的肿瘤以作根治
- 如服用TMX药物要每年给妇科医生跟进
- 如服用AI要定期做骨质密度检查
( 十一)预防和及早发现乳癌的方法
对於有高风险患乳癌的妇女,她们应该留意以下小贴士,以减低患乳癌的机会:
- 在收经後不应自行补充荷尔蒙药物来改善更年期症状
- 留意生活健康,包括体重、腰围、运动,和避免烟酒
- 较年轻时生育,延长餵哺母乳的时间
妇女自我检查乳房
其实,要及早发现乳癌,所有妇女都应该定期自我检查乳房。
- 从乳房和乳头的外观开始,看看有没有形状、皮肤表面、颜色的变化,或乳头分泌物的出现
- 以另一侧乳房用作比较,有否出现不对称,包括大小、形状、乳头等
- 然後用手检查乳房,感觉有否出现硬块、囊肿、凹陷或异常痛楚、痲痹。

( 十二)照顾者须知
对於所有病人,当被證实患上癌症的时候都是很大打击。病人的情绪起伏例焦虑、恐惧、沮丧等都需要多加留意,照顾者可以提供支持和鼓励,协助病人重拾信心和勇气。
尤其於患上乳癌的妇女,生理和心理上都会承受很大的压力,外观的改变可能会让妇女失去自信。虽然性生活可能被乳房外观影响,但是不要有错误的观念;其实性生活是双方面的,只要有先生的爱心和支持,乳癌妇女也可以享有一般人正常的性生活。
照顾者当想到什麽关於癌症的问题都可以写在笔记本上,然後陪伴病人複诊,一同问医生意见,然後可以帮忙记住医生的建议或写在笔记本内。若有不清楚的地方,可以请医生再说一遍或再解释多些。这样做除了可以在实际层面帮忙到病人之外,亦可以令病人感受到被爱和和被支持的感觉。
(於2021年8月定稿)





