預防癌症——宏觀分析
資料提供/更新:范婉雯醫生
顧問醫生(家庭醫學)衞生署專業發展及質素保證服務
資料整理:李周翠娥女士
麥穎妍女士
楊梓瀅女士
歐陽畹華女士

簡介:
癌症有過百種。每種都有其成因、習性和擴散模式。這篇文章中,范婉雯醫生從宏觀角度為我們解釋各種癌症的成因和預防方法,包括重社區及個人層面探討如何預防癌症。
第一部份——癌症是什麼?
第二部份——癌症的風險因素
第三部份——如何預防癌症:社會層面/人口篩查
第四部份——如何預防癌症:個人層面
第五部份——如何及早察覺癌症並跟進
第一部份——癌症是什麼?
細胞基因受損,導致變異和繁殖失控,入侵周圍組織和擴散至身體其他部位。
- 癌症(惡性腫瘤/腫瘤)
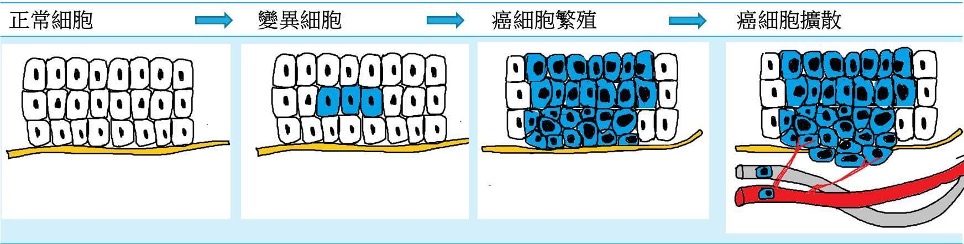
擴散是癌症導致死亡的主要原因。無可否認癌症是一種極度嚴重的疾病,但是隨着醫學昌明,它已經不是不治之症,而是可以控制的、亦可以預防的。
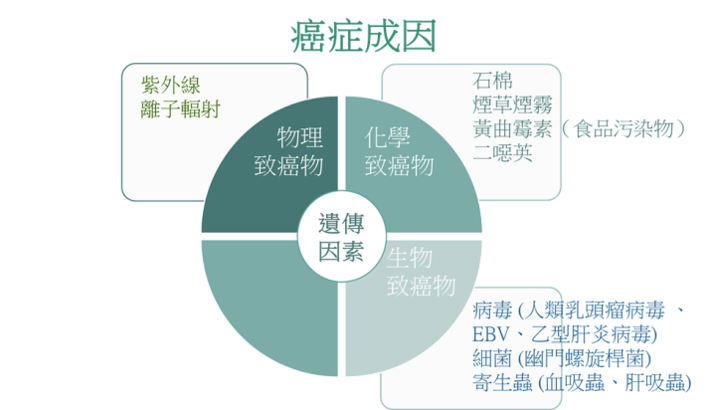
導致癌症的風險因素有些是不可改變的(例如年齡增長、性別、種族和癌症家族史),但是很多與癌症相關的生活方式選擇(例如吸煙、飲酒)及環境原因均可預防或改變。
避免做不應該做的事,更可進一步建立良好的生活習慣去防止/抵禦癌症。
本文集中討論可以控制的癌症風險因素,至於先天的因素可參考「基因與癌症」章節。
第二部份——癌症的風險因素
癌症成因及風險
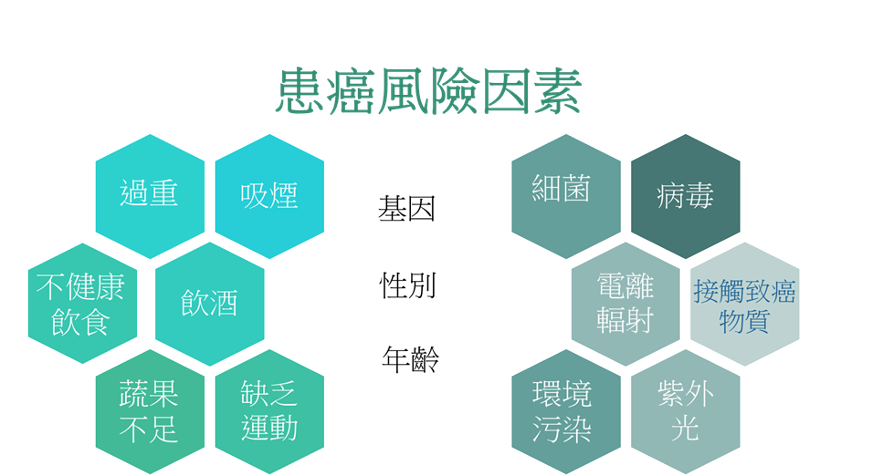
以下我們會就每一個可以控制的風險因素討論,包括:
- 吸煙
- 飲酒
- 缺乏運動
- 不健康飲食
- 超重/肥胖
- 感染
- 紫外光
- 電離輻射
- 污染
● 可改變患癌風險——1(吸煙)

吸食煙草導致全球約22%的癌症死亡個案,是單一最重要的可預防致癌原因。
肺癌是本港第2常見的癌症,最致命癌症。2018年有5,252新症3,853死亡。
● 可改變患癌風險——2(飲酒)

肝癌是本港第5常見的癌症,第3致命癌症。2018年有1,742新症14,87死亡。
食道癌是本港第10致命癌症。2018年有415新症311死亡。
酒精是第一類至癌質。
全球約5%的癌症死亡個案是由飲酒所導致的,包括口腔癌、口咽癌、食道癌、肝癌和乳癌。
● 可改變患癌風險——3(缺乏運動)

全球15%的大腸癌和10%的乳癌死亡個案估計是由缺乏體能活動所導致。整體來說,全球2%的癌症死亡個案是由於缺乏體能活動。
在香港,衞生署2018年至2019年度健康行為調查使用「全球體能活動問卷」,以收集香港人口進行體能活動的資料。結果顯示,在18歲及以上成年人士當中,有16.8%人士(男性15.2%;女性18.3%)的體能活動量不足(即未能符合世衛建議的每星期進行最少150分鐘中等強度的帶氧體能活動,或相等的體能活動量)。
據估計,足夠的體能活動量可預防全球約17%至18%的結腸癌、12%的女性乳癌和23%的子宮內膜癌。
乳癌是本港女性最常見的癌症,女性第3致命癌症。2018年有4,618新症753死亡。
● 可改變患癌風險——4(不健康飲食)

每日食用100克紅肉和50克經加工的肉類,患上大腸癌的風險分別會增加17%和18%。攝取太多鹽分也可能會導致胃癌。與鹽分攝取量「低」的人士比較,鹽分攝取量「高」和「頗高」的人士患胃癌的風險分別高68%和41%。
流行病學研究指出,每日每多吃50克加工肉類,患上二型糖尿病的風險會隨之增加37%,患上高血壓、心臟衰弱、中風和冠心病的風險會增加12%至27%不等,患上特定癌症的風險會增加17%至72%不等。
胃癌是本港第6常見的癌症,第6致命癌症。2018年有739新症687死亡。
● 可改變患癌風險——5(超重/肥胖)

衞生署2014至2015年度人口健康調查發現,有50%年齡介乎15至84歲人士(男性57%和女性43.6%)屬超重和肥胖;36.5%(男性31.2%和女性41.3%)按腰圍被界定為中央肥胖。於2016至2017學年,香港小學生和中學生的超重和肥胖檢測率,分別為17.6%及19.9%。
肥胖是導致多種癌症的原因。舉例說,男性的體重指數增加5公斤每平方米,患上食道癌、甲狀腺癌、結腸癌和腎癌的風險便分別高52%、33%、24%和24%。女性的體重指數增加5公斤每平方米,患上子宮內膜癌、膽囊癌、食道癌和腎癌的風險則分別高59%、59%、51%和34%。
肥胖增加患口腔、咽喉、食道、胃、大腸、胰臟、肝、膽囊、腎臟、乳腺(停經後)、子宮和前列腺等癌的風險。
● 可改變患癌風險——6(感染)

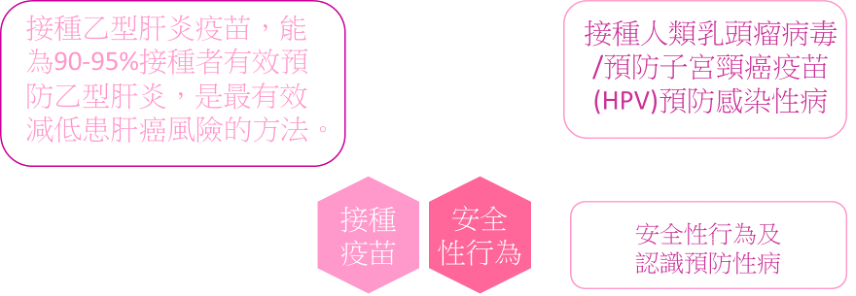
全球每年約有200萬宗癌症新增個案是由傳染性病原體所引致,尤其是乙型肝炎病毒、丙型肝炎病毒、人類乳頭瘤病毒和幽門螺旋桿菌。乙型肝炎病毒和丙型肝炎病毒感染分別導致全球約52%和20%的肝癌個案,而估計差不多所有子宮頸癌個案、90%的肛門癌和40%的外生殖器官癌症都是由人類乳頭瘤病毒引致的。感染幽門螺旋桿菌會增加兩至三倍患胃癌的機會。
在眾多可改變的風險因素中,幾乎所有子宮頸癌都可歸因於持續感染高風險類別的HPV。
全球約52%的原發性肝癌是由乙型肝炎病毒引起,每年導至近34萬人死亡。乙型肝炎病毒感染亦會與透過因進食受污染的食物而吸收的黃曲霉毒素產生相互作用,增加患肝癌的風險。本港約有80%的肝癌是由乙型肝炎病毒引起的。
2018年男性外生殖器官癌有143新症7死亡。
● 可改變患癌風險——7(紫外光)
皮膚癌2018年1186有新症72死亡。黑色素瘤2018年有79新症45死亡。
來自天然日光、太陽燈或太陽燈浴床的紫外線輻射可導致黑色素瘤(最致命的皮膚癌)和其他類型的皮膚癌。研究顯示,曾曬傷的人士出現黑色素瘤的風險,大約是從未曬傷過的人士的兩倍。與從沒有進行室內日光浴的人士相比,報稱曾進行室內日光浴的人士患上鱗狀細胞癌和基底細胞癌(兩種皮膚癌)的風險分別高67%和29%。
● 可改變患癌風險——8(電離輻射)

甲狀腺癌是本港第9常見的癌症。2018年有1,037新症50死亡。
白血病是本港第9致命癌症。2018年有606新症349死亡。
電離輻射可源自天然(如氡氣)或人為製造(如原子彈)。差不多任何類型的癌症都可由電離輻射所引致,尤其是白血病、肺癌、甲狀腺癌和乳癌。氡氣是從岩石和泥土釋放出來的放射性氣體。在多個國家,氡氣是繼吸煙外,導致肺癌的第二大成因,估計佔所有肺癌個案的3%至14%。
● 可改變患癌風險——9(污染)

環境污染,含有致癌化學物質的空氣、水和土壤而引致的癌症佔所有癌症的1%至4%。
環境中導致癌症的化學品可經污染了的室內和室外空氣或飲用水而接觸到。受污染的空氣、水源和泥土所引致的癌症,佔全球所有癌症個案的1%至4%。就肺癌而言,每年約1.5%的死亡個案是由於接觸到室內受污染空氣中的致癌物而導致的。

第三部份——如何預防癌症:社會層面/人口篩查
A. 什麼是人口篩查
在及早診斷方面可以分為「社會」(或是群眾)和「個人」的層面。
「社會」的層面就是從整個社會角度來看,什麼疾病進行人口篩查(screening)是最具成本效益的。
人口篩查就是篩查還沒有病徵的人,希望能夠找到他們患癌的先兆或者是前期病變。
● 癌前病變
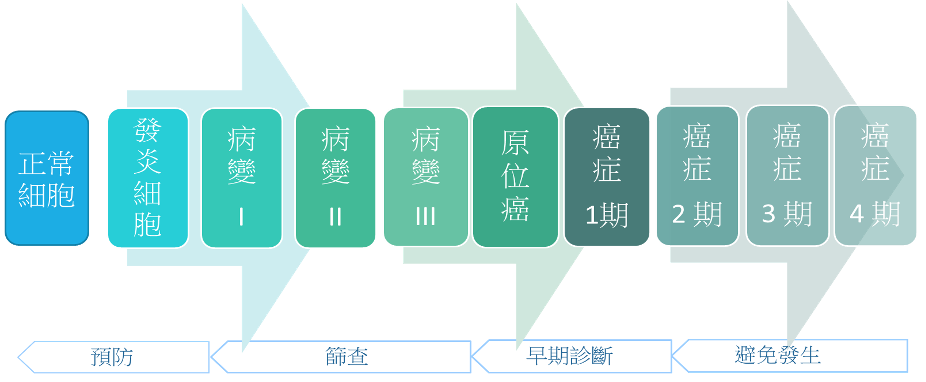
B. 如何選擇疾病種類作篩查目標
由於社會資源有限,篩查需要要具成本效益,所以選擇疾病的時候會考慮以下因素:
- 常見;
- 了解疾病的自然史;
- 可導致嚴重發病/死亡;及
- 有早期治療。

同時在檢測方面,方法需要:
- 靈敏;
- 特異;
- 非侵入性;
- 能識別早期階段;
- 收益大於風險;及
- 費用可負擔。
● 考慮篩查的例子
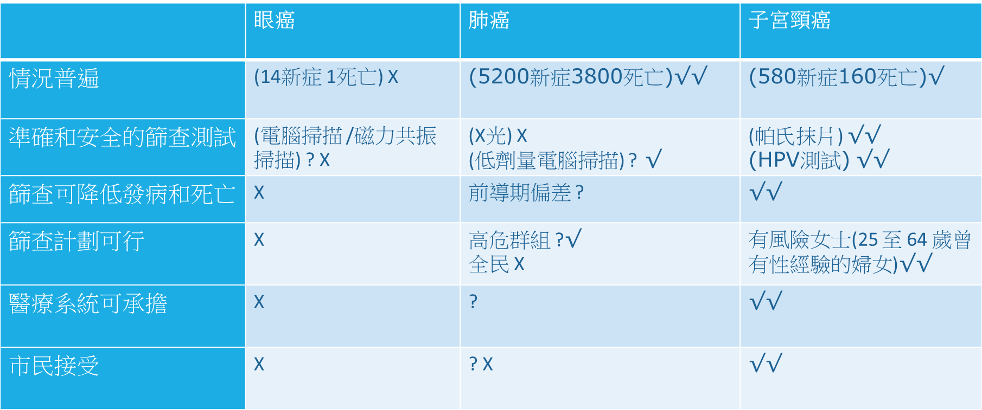
**從以上例子就可看到,眼癌不值得做篩查的。
C. 香港的情況
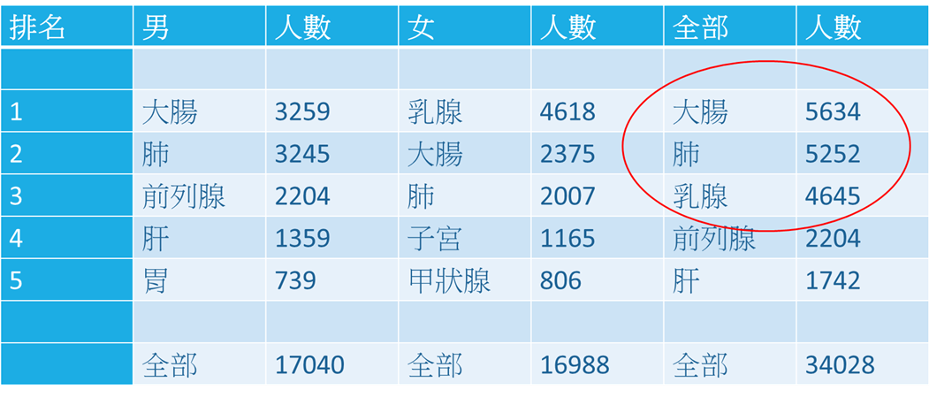
在香港最常見的三種癌症分別為:
- 一、腸癌;
- 二、肺癌;及
- 三、乳腺癌。
● 2018年常見癌症
1、 腸癌
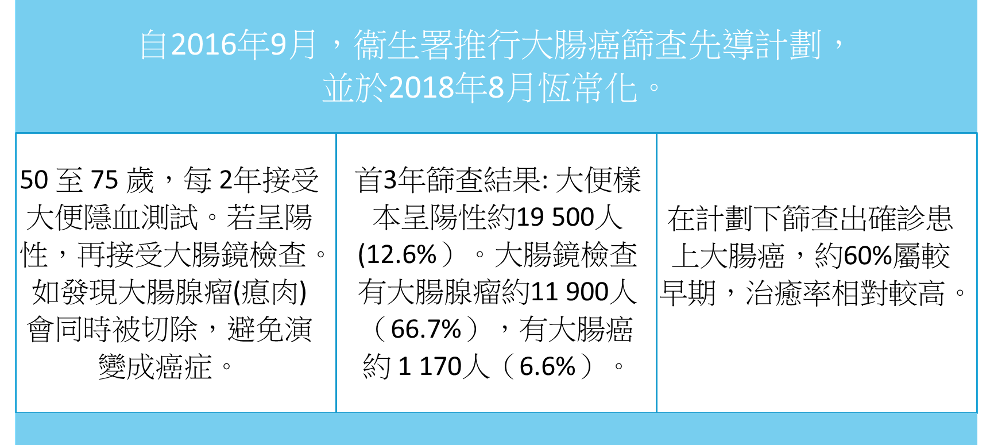
2、肺癌
肺癌篩查:
常見的測試包括胸肺X光檢查、痰液細胞檢查及低輻射量電腦掃描。所有測試均有其局限性,亦並非百分百準確。考慮接受測試前,應先充分了解箇中的效益與風險。
根據現時的科學實證,不建議為一般或高風險人士進行以胸肺X光檢查或痰液細胞檢查作常規肺癌篩查。現時亦沒有足夠證據支持或反對以低輻射量電腦掃描為無症狀人士或全民進行肺癌篩查。
及早識別:
肺癌的早期症狀未必可以輕易察覺。常見症狀包括持續性咳嗽、痰中帶血、胸肺反覆受到感染、聲音嘶啞、咳嗽或深呼吸時胸口不適或疼痛,以及食慾不振和體重下降等一般症狀。如果出現以上症狀,應盡早求醫。
3、乳腺癌
乳癌篩查
建議按風險高低決定篩查。乳房X光造影是一種常用的篩查方法。欲考慮接受乳癌篩查的婦女,建議使用針對本地女性的風險評估工具來評估風險因素,充分了解患癌風險及測驗的效益與風險,仔細考慮利弊後才進行檢查。
乳癌高風險女性(例如確認帶有BRCA1或BRCA2基因突變、有家族乳癌或卵巢癌病史、在30歲前胸部曾接受放射治療等)應徵詢醫生的意見,決定是否需要每年接受一次乳房X光造影篩查,以及開始接受篩查的年齡。基因檢測應由具有遺傳輔導專業知識的中心進行。
乳癌風險屬中等的婦女(即只有一名直系女性親屬在50歲前確診乳癌、或有兩名直系女性親屬在50歲確診乳癌)應每兩年接受一次乳房X光造影篩查。不建議以磁力共振作篩查。
香港一般婦女年齡介乎44至69歲按個人風險因素例如:初經早、末生育或首次生育年齡晚、直系親屬乳癌病史、乳癌病史、良性乳腺疾病史、高體重指標、缺乏體能活動量等,建議每兩年接受一次乳房X光造影篩查。不建議以磁力共振作篩查。
目前並沒有足夠科學證據推薦臨床乳房檢查或超聲波檢查作為無症狀女性的乳腺癌篩查工具。不建議將乳房自檢作為無症狀女性的乳腺癌篩查工具。
及早識別:
女性應提高乳房意識,熟悉乳房的正常外觀和觸感,以及周期性的變化。一旦察覺乳房出現不尋常情況,盡快求醫。乳癌的早期症狀未必可以輕易察覺,症狀包括乳房出現硬塊、乳房大小或形狀改變、乳房或乳頭皮膚出現異樣、甚或乳頭附近出疹、內陷或有分泌物。在一些情況下,乳房或腋下可能新出現持續的不適或疼痛、腋下有新增硬塊或皮膚變厚。
除了以上三種癌症之外,子宮頸癌亦可從篩查中及早察覺癌細胞的存在,資料如下:

此外,鼻咽癌可從家族篩查中及早察覺癌細胞的存在,資料如下:

每一位人士在評估自己需不需要接受某一種癌症篩查的時候,可考慮一系列的因素,並和自己的醫生詳細討論。

第四部份——如何預防癌症:個人層面
在第一部份我們探討過有一些致癌風險因素是可以避免的,在這個部份我們就會就着每個因素闡述我們可以如何能夠從日常生活做起,減低患癌的風險。
預防癌症從生活做起
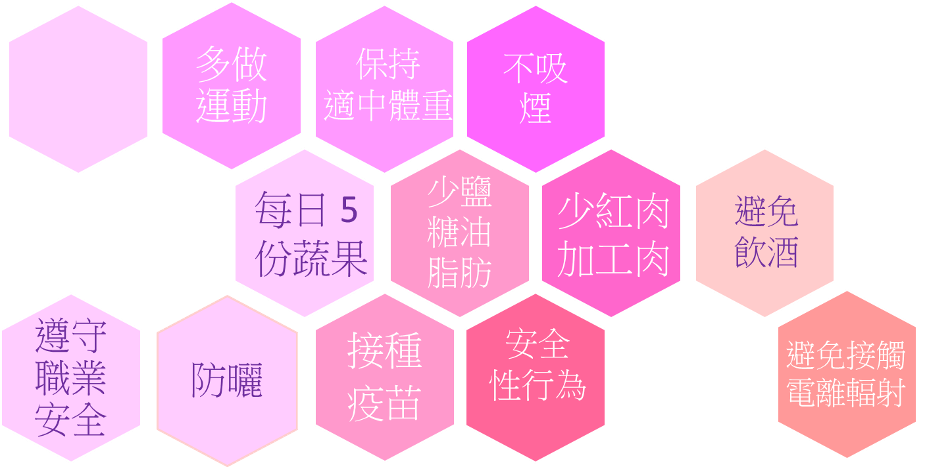
● 有效預防癌症——1(戒煙)

肺癌的風險因素包括:
(一)吸煙或吸入二手煙;
(二)空氣污染,包括戶外及室內;
(三)吸入氡氣(一種從岩石和泥土釋放出來並積聚在建築物的放射性氣體);
(四)因工作關係接觸某些化學品或建築物料(例如石棉、砷、鉻、鎳等);
(五)接觸輻射;
(六)有肺癌家族史;以及
(七)免疫能力減弱,例如感染人類免疫力缺乏病毒。
減低罹患肺癌的機會,最重要的預防策略莫過於避免吸煙和避免吸入二手煙。與此同時,遵從《職業安全及健康條例》及《空氣污染管制條例》等相關條例的規定可減少在工作場所和日常生活環境接觸到致癌物。
● 有效預防癌症——2(避免飲酒)

戒酒可將患咽喉癌的風險平均每年減低2%。
● 有效預防癌症——3(每星期運動最少150分鐘)

● 有效預防癌症——4(每日5份蔬菜和水果)

香港調查顯示,95.6%的15歲或以上人士蔬果進食量不足(每日少於5份),平均每2.4份。水果和非澱粉類蔬菜可以預防多種癌症(例如口腔、咽喉和大腸癌)。
● 均衡飲食

加工肉類是指經過燻、鹽醃或添加防腐劑製成,包括火腿、香腸、煙肉、午餐肉、鹹牛肉、罐裝肉。可能含化學物、大量鹽和飽和脂肪等。過量進食可增加患上高血壓、心臟病、中風、癌症的風險。
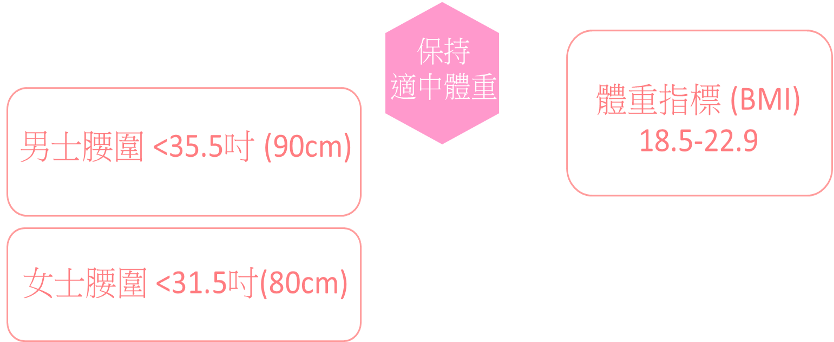
● 有效預防癌症——5(保持適中體重和腰圍)
● 有效預防癌症——6(預防病毒感染)
● 有效預防癌症——7(防曬)


● 有效預防癌症——8(避免接觸致癌物質)

第五部份——如何及早察覺癌症並跟進
第二部份提及了一些癌症在初期並沒有症狀,到發現的時候病情可能已經很嚴重。所以我們應該諮詢家庭醫生,按自己情況作適當篩檢測試。
第三部份提及了在日常生活積極預防癌症。
這一部份是提醒大家,我們還應了解癌症的警示病徵,萬一出現了便立刻診治。癌症越早期發現,醫治根治的可能性便越高,千萬不要諱疾忌醫,讓病情拖延。
癌症警示病徵

我們一發現有任何癌症的症狀,便需立刻見醫生,他便會按需要作出各項檢測安排,當中可能包化驗血液、痰或大小便;照內窺鏡;抽組織化驗;照超聲波、電腦掃描或磁力共振等。
● 腫瘤標記(癌指數)的例子

什麼是腫瘤標記
當癌症發生時,身體可能會出現一種物質名為「腫瘤標記」,大部份腫瘤標記都是蛋白質,可從血液或尿液中檢測出來。
但是,單憑腫瘤標記本身不足以作為診斷或排除患癌之用。腫瘤標記可能在癌患者體內偵測到,但不是所有癌患者的腫瘤標記都會提升。相反,腫瘤標記可能在非癌症的情況亦會上升。由於這個原因,大部份腫瘤標記並不適用於篩查。
腫瘤標記可幫助診斷,此外,當病者已進入後期及癌症已擴散,腫瘤標記亦有助找出原發腫瘤的位置和有助評估療效。若腫瘤標記隨著治療開展而下降,表示治療效果顯著,但如果腫瘤標記仍不斷上升,治療方法可能未奏效,醫生需考慮更換新療法。治療完畢後,醫生可利用腫瘤標記來偵測癌症的復發。
參考資料:
- 衞生署 非傳染病直擊 二零一九年一月“今天生活模式,明日患癌之源”
- 醫院管理局 香港癌症資料統計中心
- 衞生署 非傳染病直擊 二零一八年一月 “脫離酒精陷阱”
- 衞生署 非傳染病直擊 二零一四年一月 “慎防癌症”
- 衞生署 非傳染病直擊 二零二一年一月 “體能活動與預防癌症”
- 衞生署 非傳染病直擊 二零二一年六月 “進食加工肉類的健康風險”
- 衞生署 非傳染病直擊 二零一八年八月 “肥胖:一個重量級健康問題”
- 衞生署 非傳染病直擊 二零二零年三月 “子宮頸癌:一種可以有效預防的婦科癌症”
- 香港癌症策略2019
- 香港特別行政區政府新聞公報“衞生署擴展大腸癌篩查計劃覆蓋範圍至50至75歲香港居民”2019年12月19日(星期四)香港時間11時00分
- 衞生署 衛生防護中心 非傳染病處 “肺癌預防及篩查—預防癌症系列(六) ”
- 衞生署 衛生防護中心 癌症預防及普查專家工作小組 乳癌預防及篩查的建議
- 衞生署 衛生防護中心 非傳染病處“乳癌預防及篩查—預防癌症系列(六)”
- 香港防癌會 癌症的普查、探測與預防 給醫護同業的指引
- 衞生署 非傳染病直擊 二零二一年四月“多食蔬果”
- 香港糖尿病參考概覽——成年糖尿患者在基層醫療的護理 單元三:飲食建議
- 香港防癌會 癌症的預防探測與普查 給全港市民的建議
(於2021年12月定稿)





