预防癌症——宏观分析
资料提供/更新:范婉雯医生
顾问医生(家庭医学)衞生署专业发展及质素保證服务
资料整理:李周翠娥女士
麦颖妍女士
杨梓滢女士
欧阳畹华女士

简介:
癌症有过百种。每种都有其成因、习性和扩散模式。这篇文章中,范婉雯医生从宏观角度为我们解释各种癌症的成因和预防方法,包括重社区及个人层面探讨如何预防癌症。
第一部份——癌症是什麽?
第二部份——癌症的风险因素
第三部份——如何预防癌症:社会层面/人口筛查
第四部份——如何预防癌症:个人层面
第五部份——如何及早察觉癌症并跟进
第一部份——癌症是什麽?
细胞基因受损,导致变异和繁殖失控,入侵周围组织和扩散至身体其他部位。
- 癌症(恶性肿瘤/肿瘤)
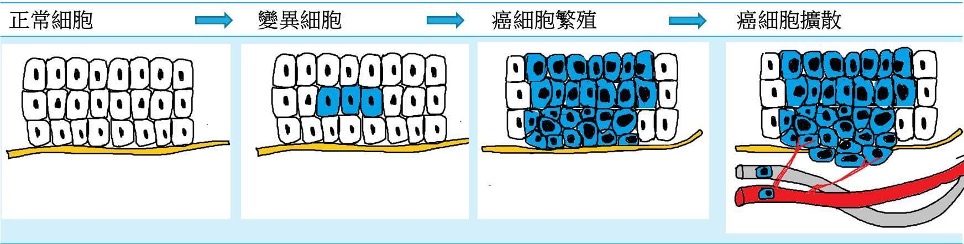
扩散是癌症导致死亡的主要原因。无可否认癌症是一种极度严重的疾病,但是随着医学昌明,它已经不是不治之症,而是可以控制的、亦可以预防的。
导致癌症的风险因素有些是不可改变的(例如年龄增长、性别、种族和癌症家族史),但是很多与癌症相关的生活方式选择(例如吸烟、饮酒)及环境原因均可预防或改变。
避免做不应该做的事,更可进一步建立良好的生活习惯去防止/抵禦癌症。
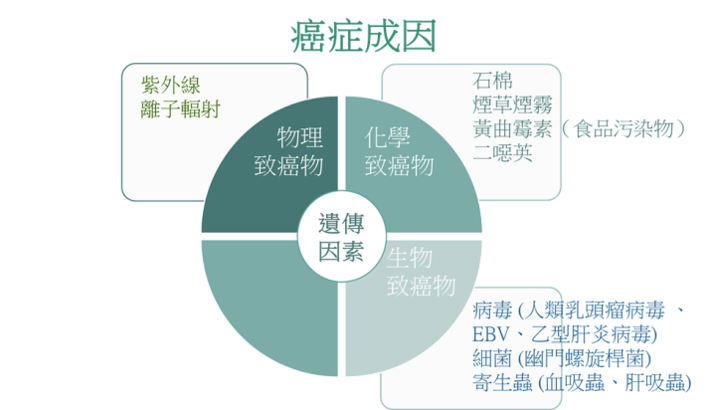
本文集中讨论可以控制的癌症风险因素,至於先天的因素可参考「基因与癌症」章节。
第二部份——癌症的风险因素
癌症成因及风险
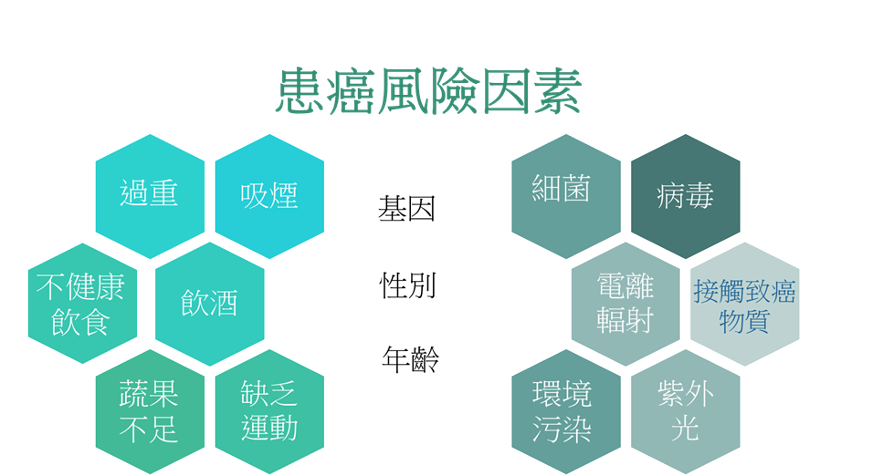
以下我们会就每一个可以控制的风险因素讨论,包括:
- 吸烟
- 饮酒
- 缺乏运动
- 不健康饮食
- 超重/肥胖
- 感染
- 紫外光
- 电离辐射
- 污染
● 可改变患癌风险——1(吸烟)

吸食烟草导致全球约22%的癌症死亡个案,是单一最重要的可预防致癌原因。
肺癌是本港第2常见的癌症,最致命癌症。2018年有5,252新症3,853死亡。
● 可改变患癌风险——2(饮酒)

肝癌是本港第5常见的癌症,第3致命癌症。2018年有1,742新症14,87死亡。
食道癌是本港第10致命癌症。2018年有415新症311死亡。
酒精是第一类至癌质。
全球约5%的癌症死亡个案是由饮酒所导致的,包括口腔癌、口咽癌、食道癌、肝癌和乳癌。
● 可改变患癌风险——3(缺乏运动)

全球15%的大肠癌和10%的乳癌死亡个案估计是由缺乏体能活动所导致。整体来说,全球2%的癌症死亡个案是由於缺乏体能活动。
在香港,衞生署2018年至2019年度健康行为调查使用「全球体能活动问卷」,以收集香港人口进行体能活动的资料。结果显示,在18岁及以上成年人士当中,有16.8%人士(男性15.2%;女性18.3%)的体能活动量不足(即未能符合世卫建议的每星期进行最少150分钟中等强度的带氧体能活动,或相等的体能活动量)。
据估计,足够的体能活动量可预防全球约17%至18%的结肠癌、12%的女性乳癌和23%的子宫内膜癌。
乳癌是本港女性最常见的癌症,女性第3致命癌症。2018年有4,618新症753死亡。
● 可改变患癌风险——4(不健康饮食)

每日食用100克红肉和50克经加工的肉类,患上大肠癌的风险分别会增加17%和18%。摄取太多盐分也可能会导致胃癌。与盐分摄取量「低」的人士比较,盐分摄取量「高」和「颇高」的人士患胃癌的风险分别高68%和41%。
流行病学研究指出,每日每多吃50克加工肉类,患上二型糖尿病的风险会随之增加37%,患上高血压、心脏衰弱、中风和冠心病的风险会增加12%至27%不等,患上特定癌症的风险会增加17%至72%不等。
胃癌是本港第6常见的癌症,第6致命癌症。2018年有739新症687死亡。
● 可改变患癌风险——5(超重/肥胖)

衞生署2014至2015年度人口健康调查发现,有50%年龄介乎15至84岁人士(男性57%和女性43.6%)属超重和肥胖;36.5%(男性31.2%和女性41.3%)按腰围被界定为中央肥胖。於2016至2017学年,香港小学生和中学生的超重和肥胖检测率,分别为17.6%及19.9%。
肥胖是导致多种癌症的原因。举例说,男性的体重指数增加5公斤每平方米,患上食道癌、甲状腺癌、结肠癌和肾癌的风险便分别高52%、33%、24%和24%。女性的体重指数增加5公斤每平方米,患上子宫内膜癌、胆囊癌、食道癌和肾癌的风险则分别高59%、59%、51%和34%。
肥胖增加患口腔、咽喉、食道、胃、大肠、胰脏、肝、胆囊、肾脏、乳腺(停经後)、子宫和前列腺等癌的风险。
● 可改变患癌风险——6(感染)

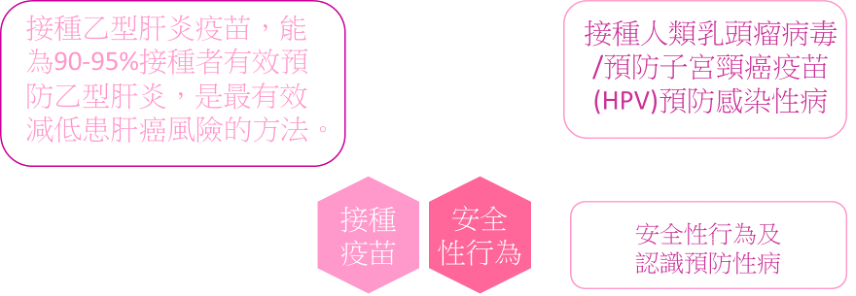
全球每年约有200万宗癌症新增个案是由传染性病原体所引致,尤其是乙型肝炎病毒、丙型肝炎病毒、人类乳头瘤病毒和幽门螺旋桿菌。乙型肝炎病毒和丙型肝炎病毒感染分别导致全球约52%和20%的肝癌个案,而估计差不多所有子宫颈癌个案、90%的肛门癌和40%的外生殖器官癌症都是由人类乳头瘤病毒引致的。感染幽门螺旋桿菌会增加两至三倍患胃癌的机会。
在众多可改变的风险因素中,几乎所有子宫颈癌都可归因於持续感染高风险类别的HPV。
全球约52%的原发性肝癌是由乙型肝炎病毒引起,每年导至近34万人死亡。乙型肝炎病毒感染亦会与透过因进食受污染的食物而吸收的黄曲霉毒素产生相互作用,增加患肝癌的风险。本港约有80%的肝癌是由乙型肝炎病毒引起的。
2018年男性外生殖器官癌有143新症7死亡。
● 可改变患癌风险——7(紫外光)
皮肤癌2018年1186有新症72死亡。黑色素瘤2018年有79新症45死亡。
来自天然日光、太阳灯或太阳灯浴床的紫外线辐射可导致黑色素瘤(最致命的皮肤癌)和其他类型的皮肤癌。研究显示,曾曬伤的人士出现黑色素瘤的风险,大约是从未曬伤过的人士的两倍。与从没有进行室内日光浴的人士相比,报称曾进行室内日光浴的人士患上鳞状细胞癌和基底细胞癌(两种皮肤癌)的风险分别高67%和29%。
● 可改变患癌风险——8(电离辐射)

甲状腺癌是本港第9常见的癌症。2018年有1,037新症50死亡。
白血病是本港第9致命癌症。2018年有606新症349死亡。
电离辐射可源自天然(如氡气)或人为製造(如原子弹)。差不多任何类型的癌症都可由电离辐射所引致,尤其是白血病、肺癌、甲状腺癌和乳癌。氡气是从岩石和泥土释放出来的放射性气体。在多个国家,氡气是继吸烟外,导致肺癌的第二大成因,估计占所有肺癌个案的3%至14%。
● 可改变患癌风险——9(污染)

环境污染,含有致癌化学物质的空气、水和土壤而引致的癌症占所有癌症的1%至4%。
环境中导致癌症的化学品可经污染了的室内和室外空气或饮用水而接触到。受污染的空气、水源和泥土所引致的癌症,占全球所有癌症个案的1%至4%。就肺癌而言,每年约1.5%的死亡个案是由於接触到室内受污染空气中的致癌物而导致的。

第三部份——如何预防癌症:社会层面/人口筛查
A. 什麽是人口筛查
在及早诊断方面可以分为「社会」(或是群众)和「个人」的层面。
「社会」的层面就是从整个社会角度来看,什麽疾病进行人口筛查(screening)是最具成本效益的。
人口筛查就是筛查还没有病徵的人,希望能够找到他们患癌的先兆或者是前期病变。
● 癌前病变
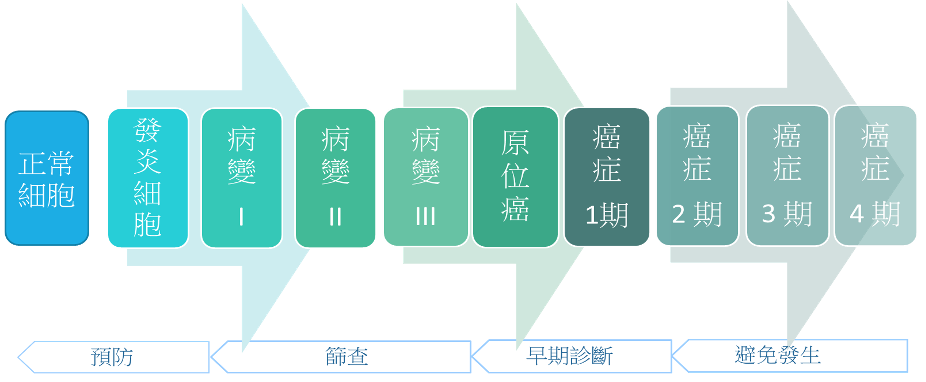
B. 如何选择疾病种类作筛查目标
由於社会资源有限,筛查需要要具成本效益,所以选择疾病的时候会考虑以下因素:
- 常见;
- 了解疾病的自然史;
- 可导致严重发病/死亡;及
- 有早期治疗。

同时在检测方面,方法需要:
- 灵敏;
- 特异;
- 非侵入性;
- 能识别早期阶段;
- 收益大於风险;及
- 费用可负担。
● 考虑筛查的例子
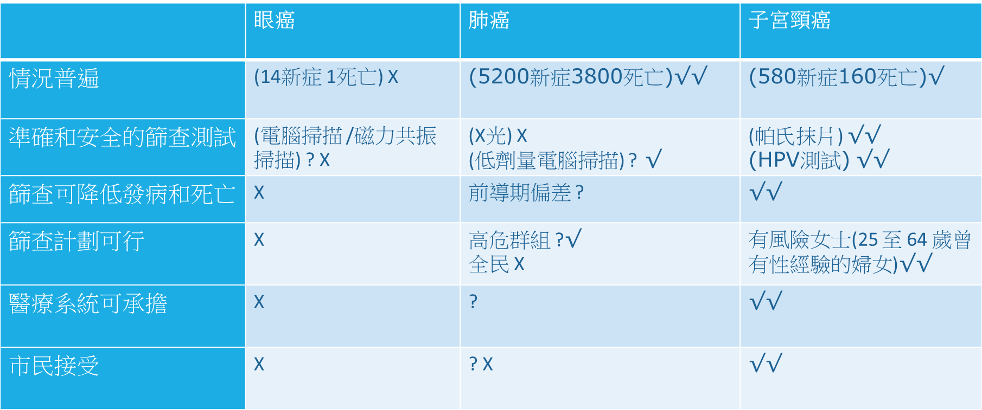
**从以上例子就可看到,眼癌不值得做筛查的。
C. 香港的情况
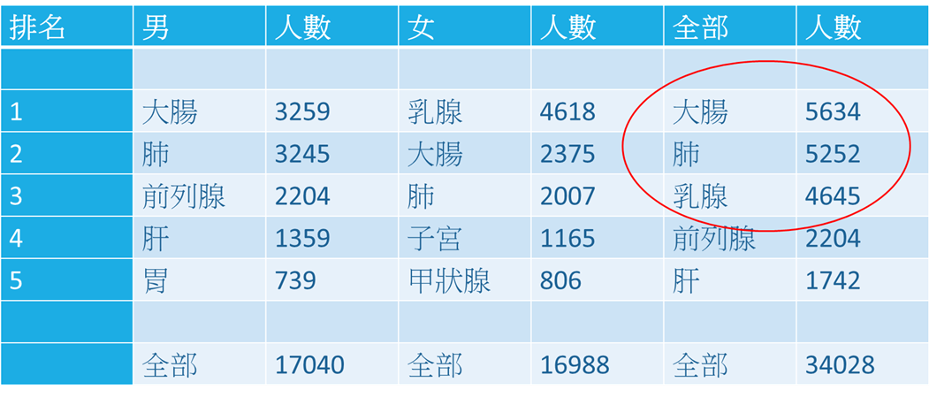
在香港最常见的三种癌症分别为:
- 一、肠癌;
- 二、肺癌;及
- 三、乳腺癌。
● 2018年常见癌症
1、 肠癌
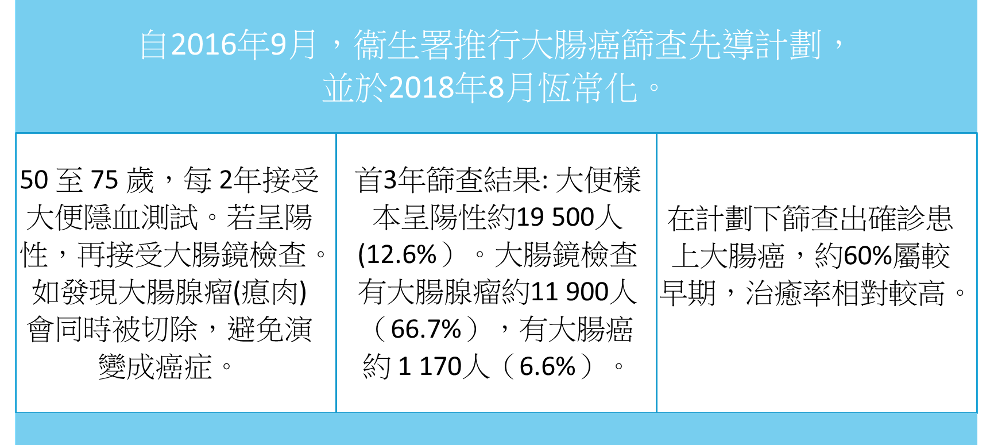
2、肺癌
肺癌筛查:
常见的测试包括胸肺X光检查、痰液细胞检查及低辐射量电脑扫描。所有测试均有其局限性,亦并非百分百準确。考虑接受测试前,应先充分了解箇中的效益与风险。
根据现时的科学实證,不建议为一般或高风险人士进行以胸肺X光检查或痰液细胞检查作常规肺癌筛查。现时亦没有足够證据支持或反对以低辐射量电脑扫描为无症状人士或全民进行肺癌筛查。
及早识别:
肺癌的早期症状未必可以轻易察觉。常见症状包括持续性咳嗽、痰中带血、胸肺反覆受到感染、声音嘶哑、咳嗽或深呼吸时胸口不适或疼痛,以及食慾不振和体重下降等一般症状。如果出现以上症状,应尽早求医。
3、乳腺癌
乳癌筛查
建议按风险高低决定筛查。乳房X光造影是一种常用的筛查方法。欲考虑接受乳癌筛查的妇女,建议使用针对本地女性的风险评估工具来评估风险因素,充分了解患癌风险及测验的效益与风险,仔细考虑利弊後才进行检查。
乳癌高风险女性(例如确认带有BRCA1或BRCA2基因突变、有家族乳癌或卵巢癌病史、在30岁前胸部曾接受放射治疗等)应徵询医生的意见,决定是否需要每年接受一次乳房X光造影筛查,以及开始接受筛查的年龄。基因检测应由具有遗传辅导专业知识的中心进行。
乳癌风险属中等的妇女(即只有一名直系女性亲属在50岁前确诊乳癌、或有两名直系女性亲属在50岁确诊乳癌)应每两年接受一次乳房X光造影筛查。不建议以磁力共振作筛查。
香港一般妇女年龄介乎44至69岁按个人风险因素例如:初经早、末生育或首次生育年龄晚、直系亲属乳癌病史、乳癌病史、良性乳腺疾病史、高体重指标、缺乏体能活动量等,建议每两年接受一次乳房X光造影筛查。不建议以磁力共振作筛查。
目前并没有足够科学證据推荐临床乳房检查或超声波检查作为无症状女性的乳腺癌筛查工具。不建议将乳房自检作为无症状女性的乳腺癌筛查工具。
及早识别:
女性应提高乳房意识,熟悉乳房的正常外观和触感,以及周期性的变化。一旦察觉乳房出现不寻常情况,尽快求医。乳癌的早期症状未必可以轻易察觉,症状包括乳房出现硬块、乳房大小或形状改变、乳房或乳头皮肤出现异样、甚或乳头附近出疹、内陷或有分泌物。在一些情况下,乳房或腋下可能新出现持续的不适或疼痛、腋下有新增硬块或皮肤变厚。
除了以上三种癌症之外,子宫颈癌亦可从筛查中及早察觉癌细胞的存在,资料如下:

此外,鼻咽癌可从家族筛查中及早察觉癌细胞的存在,资料如下:

每一位人士在评估自己需不需要接受某一种癌症筛查的时候,可考虑一系列的因素,并和自己的医生详细讨论。

第四部份——如何预防癌症:个人层面
在第一部份我们探讨过有一些致癌风险因素是可以避免的,在这个部份我们就会就着每个因素阐述我们可以如何能够从日常生活做起,减低患癌的风险。
预防癌症从生活做起
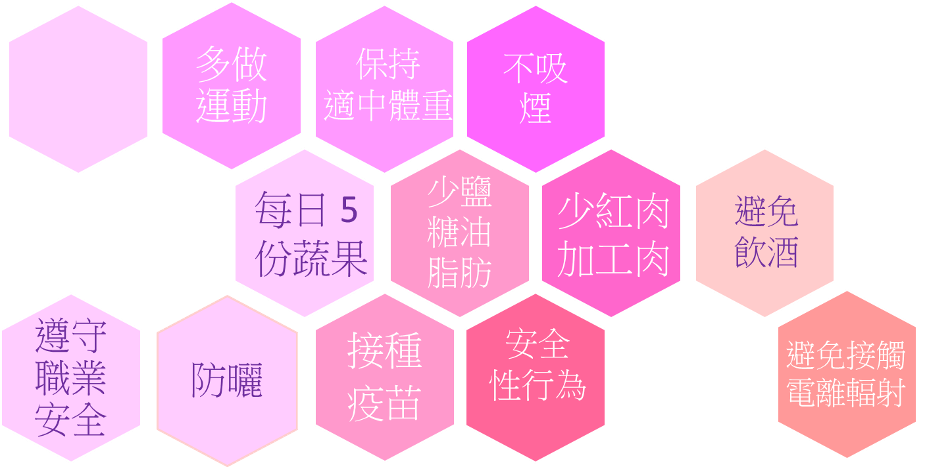
● 有效预防癌症——1(戒烟)

肺癌的风险因素包括:
(一)吸烟或吸入二手烟;
(二)空气污染,包括户外及室内;
(三)吸入氡气(一种从岩石和泥土释放出来并积聚在建築物的放射性气体);
(四)因工作关係接触某些化学品或建築物料(例如石棉、砷、铬、镍等);
(五)接触辐射;
(六)有肺癌家族史;以及
(七)免疫能力减弱,例如感染人类免疫力缺乏病毒。
减低罹患肺癌的机会,最重要的预防策略莫过於避免吸烟和避免吸入二手烟。与此同时,遵从《职业安全及健康条例》及《空气污染管制条例》等相关条例的规定可减少在工作场所和日常生活环境接触到致癌物。
● 有效预防癌症——2(避免饮酒)

戒酒可将患咽喉癌的风险平均每年减低2%。
● 有效预防癌症——3(每星期运动最少150分钟)

● 有效预防癌症——4(每日5份蔬菜和水果)

香港调查显示,95.6%的15岁或以上人士蔬果进食量不足(每日少於5份),平均每2.4份。水果和非淀粉类蔬菜可以预防多种癌症(例如口腔、咽喉和大肠癌)。
● 均衡饮食

加工肉类是指经过燻、盐醃或添加防腐剂製成,包括火腿、香肠、烟肉、午餐肉、鹹牛肉、罐装肉。可能含化学物、大量盐和饱和脂肪等。过量进食可增加患上高血压、心脏病、中风、癌症的风险。
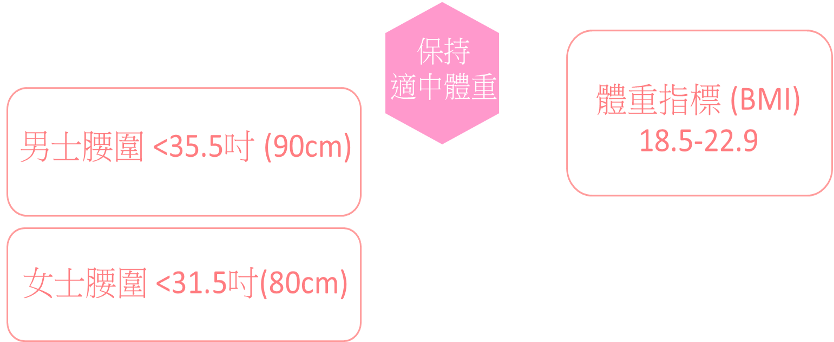
● 有效预防癌症——5(保持适中体重和腰围)
● 有效预防癌症——6(预防病毒感染)
● 有效预防癌症——7(防曬)


● 有效预防癌症——8(避免接触致癌物质)

第五部份——如何及早察觉癌症并跟进
第二部份提及了一些癌症在初期并没有症状,到发现的时候病情可能已经很严重。所以我们应该谘询家庭医生,按自己情况作适当筛检测试。
第三部份提及了在日常生活积极预防癌症。
这一部份是提醒大家,我们还应了解癌症的警示病徵,万一出现了便立刻诊治。癌症越早期发现,医治根治的可能性便越高,千万不要讳疾忌医,让病情拖延。
癌症警示病徵

我们一发现有任何癌症的症状,便需立刻见医生,他便会按需要作出各项检测安排,当中可能包化验血液、痰或大小便;照内窥镜;抽组织化验;照超声波、电脑扫描或磁力共振等。
● 肿瘤标记(癌指数)的例子

什麽是肿瘤标记
当癌症发生时,身体可能会出现一种物质名为「肿瘤标记」,大部份肿瘤标记都是蛋白质,可从血液或尿液中检测出来。
但是,单凭肿瘤标记本身不足以作为诊断或排除患癌之用。肿瘤标记可能在癌患者体内侦测到,但不是所有癌患者的肿瘤标记都会提升。相反,肿瘤标记可能在非癌症的情况亦会上升。由於这个原因,大部份肿瘤标记并不适用於筛查。
肿瘤标记可帮助诊断,此外,当病者已进入後期及癌症已扩散,肿瘤标记亦有助找出原发肿瘤的位置和有助评估疗效。若肿瘤标记随著治疗开展而下降,表示治疗效果显著,但如果肿瘤标记仍不断上升,治疗方法可能未奏效,医生需考虑更换新疗法。治疗完毕後,医生可利用肿瘤标记来侦测癌症的复发。
参考资料:
- 衞生署 非传染病直击 二零一九年一月“今天生活模式,明日患癌之源”
- 医院管理局 香港癌症资料统计中心
- 衞生署 非传染病直击 二零一八年一月 “脱离酒精陷阱”
- 衞生署 非传染病直击 二零一四年一月 “慎防癌症”
- 衞生署 非传染病直击 二零二一年一月 “体能活动与预防癌症”
- 衞生署 非传染病直击 二零二一年六月 “进食加工肉类的健康风险”
- 衞生署 非传染病直击 二零一八年八月 “肥胖:一个重量级健康问题”
- 衞生署 非传染病直击 二零二零年三月 “子宫颈癌:一种可以有效预防的妇科癌症”
- 香港癌症策略2019
- 香港特别行政区政府新闻公报“衞生署扩展大肠癌筛查计划覆盖範围至50至75岁香港居民”2019年12月19日(星期四)香港时间11时00分
- 衞生署 卫生防护中心 非传染病处 “肺癌预防及筛查—预防癌症系列(六) ”
- 衞生署 卫生防护中心 癌症预防及普查专家工作小组 乳癌预防及筛查的建议
- 衞生署 卫生防护中心 非传染病处“乳癌预防及筛查—预防癌症系列(六)”
- 香港防癌会 癌症的普查、探测与预防 给医护同业的指引
- 衞生署 非传染病直击 二零二一年四月“多食蔬果”
- 香港糖尿病参考概览——成年糖尿患者在基层医疗的护理 单元三:饮食建议
- 香港防癌会 癌症的预防探测与普查 给全港市民的建议
(於2021年12月定稿)





