大腸癌
資料提供/更新:陳林教授
香港中文大學腫瘤學系教授
資料整理:陳瓏醫生
陳皓欣醫生
謝嘉欣女士

簡介:
在這篇文章中,陳林教授為大家探索大腸癌的各方各面,從成因、徵狀、診斷及治療方法以至治療之後之副作用和處理方法等,希望能夠令大腸癌病人和照顧者有足夠的知識去和醫生及其他醫療團隊成員討論,從而面對和克服疾病。
(一)有關器官/系統及分類
(二)大腸癌在香港的病發情況
(三)病因
(四)病徵
(五)一般診斷方法
(六)治療方法
(七)治療前的準備
(八)治療引起的副作用及應對方法
(九)治療後的持續監察
(十)後遺症及應對方法
(十一)常見問題
(十二)照顧者須知
(一)有關器官/系統及分類
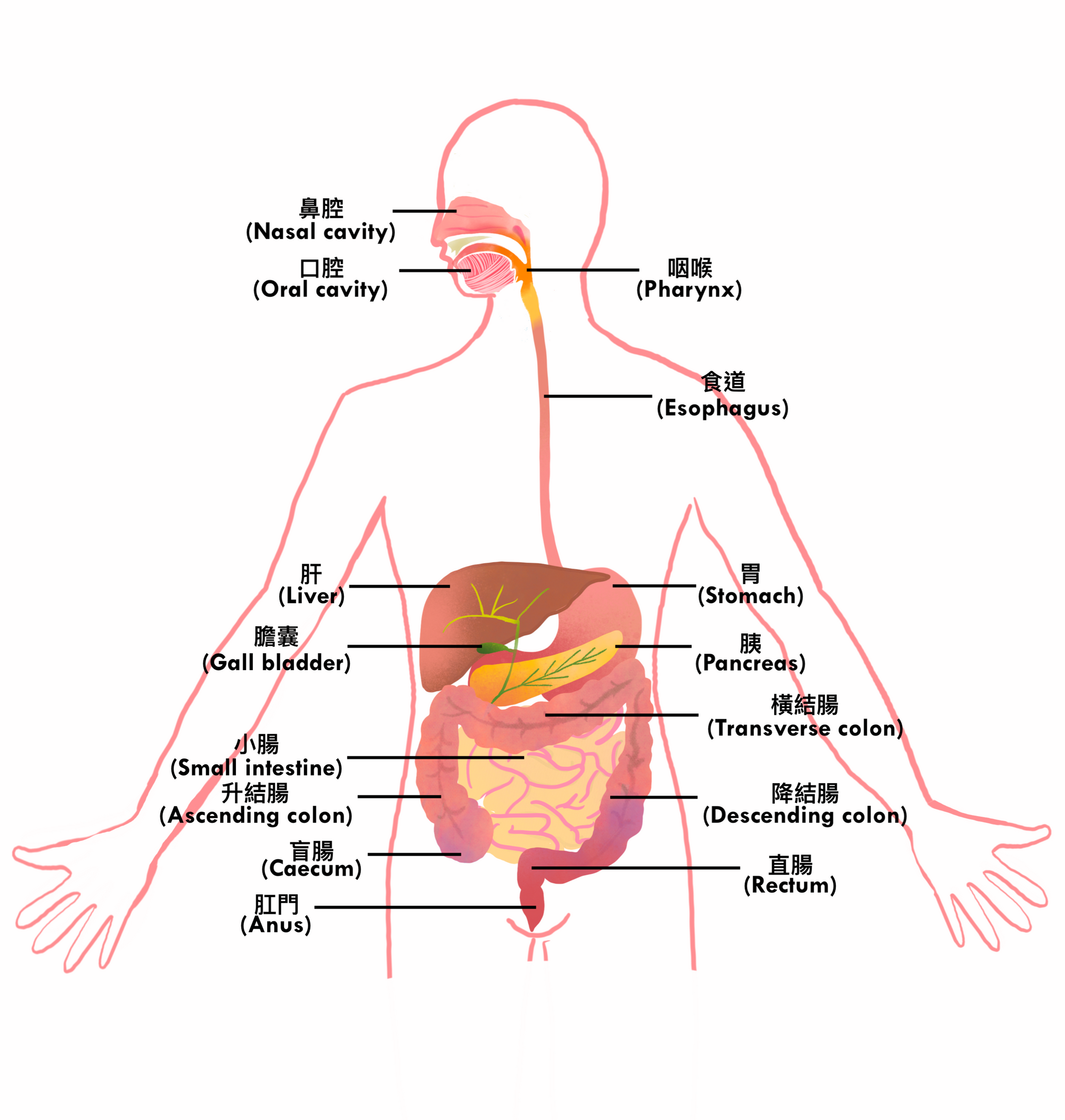
人體的消化道 (digestive tract) 是一條輸送食物及水份的長管道。消化道的開端是口腔,食物從口腔經咽喉、食道運送到胃部、小腸及大腸,最後形成糞便由肛門排出。
大腸位於消化道的最後一部分,大腸可分為結腸 (colon) 及直腸 (rectum)。大腸的主要功能是將未能吸收的食物渣滓轉變成糞便,再排出體外。大腸連接肛門的最後一段是直腸,直腸亦有暫時儲存糞便的功能。
(二)大腸癌在香港的病發情況
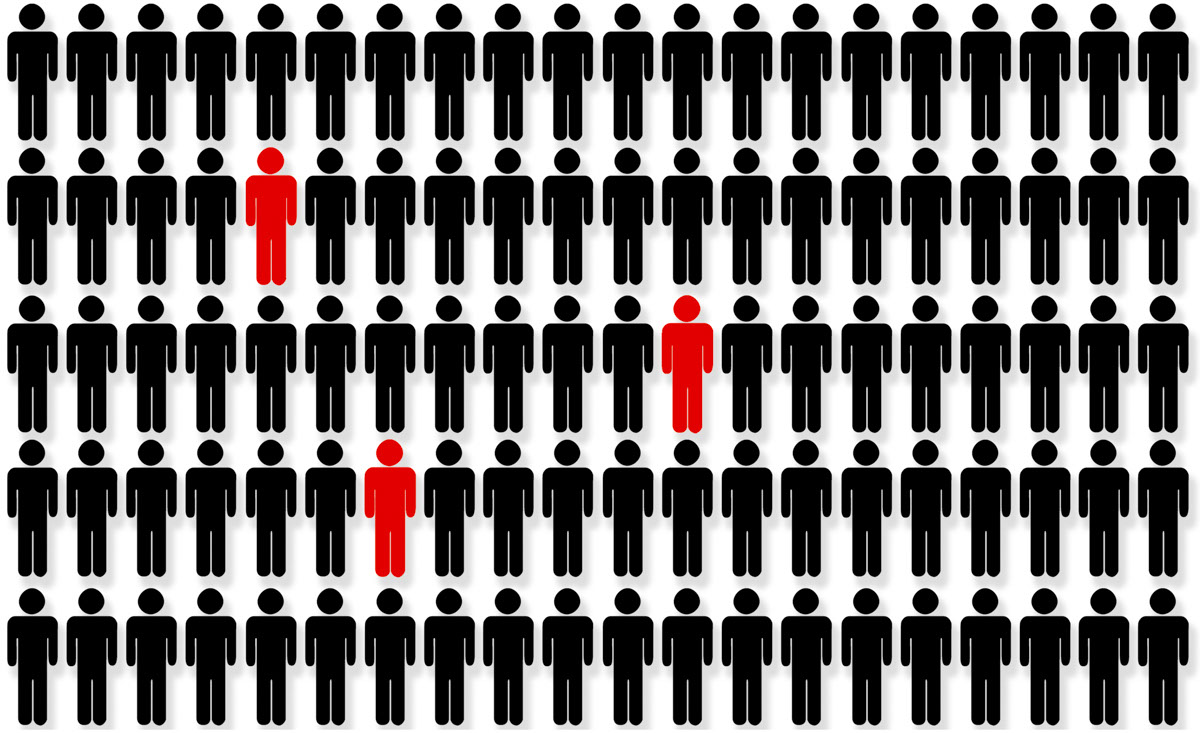
世界衛生組織資料顯示,大腸癌是全球第二致命的癌症。而本港大腸癌亦是常見癌症的第一位,每年新症約五千六百宗。在近十年大腸癌的新症數字有上升趨勢。2018 年的死亡數字超過二千三百宗,位列癌症第二號殺手。男性的發病率較女性為高。
(三)病因
大腸由很多類型的正常細胞組成,每一類型的細胞均可變異為癌症,所以嚴格來說,大腸癌亦分為很多類別。由於超過 95% 的大腸癌屬於腺體癌 (adenocarcinoma),因此一般人所指的大腸癌實為腺體癌。
腺體癌由大腸粘膜的腺細胞形成,一般的腺體癌其實經歷了一般頗長的變化才形成。正常細胞變異成癌細胞的時間可長達十年或以上,在這段期間,正常的細胞經過多次的基因突變,其外觀由正常的粘膜變化成息肉 (polyps),由息肉轉變為腸癌。正因癌變過程頗長,腸癌在一定程度上是可以預防的。
跟大部分的癌症相同,年老的人士較容易患上大腸癌。一般來說,五十歲以下的人士發病率比較低。
大部分大腸癌的成因尚未明確,不過,流行病學的研究結果顯示,大腸癌有家族聚集傾向及與環境因素有關。家族聚集傾向是指若有直系親屬曾患大腸癌,其成員患大腸癌的機會較一般同年齡的人士高。家族聚集傾向與遺傳並不完全相同,遺傳是指疾病透過不正常基因傳播至下一代。遺傳固然是家族聚集傾向的成因,但由於家族成員多一起生活或生活在相似的環境下,所以家族聚集傾向亦可以是環境因素引起。但大多數的情形下,家族聚集傾向是由遺傳及環境因素兩者相互結合而成的。
大約 75% 的大腸癌沒有明顯的病因,而 15 - 20% 的大腸癌病人的家人曾患上大腸癌。另外 5 - 6% 的大腸癌由遺傳引起,而其中 1% 為多發性大腸息肉症,約 5% 為非多發性息肉結腸癌。
雖然大部分的大腸癌沒有明顯的成因,但一些研究顯示,大腸癌與飲食習慣其實有密切的關係。低纖維或高脂的食物與大腸癌的發病率有關,所以健康飲食實有助減低患上大腸癌的機會。

(四) 病徵
一般大腸癌的徵狀有:
・肛門出血 (per rectal bleeding);
・大便習慣改變 (change in bowel habits);
・大便直徑變小 (change in stool caliber);
・腹痛 (abdominal pain):
・裏急後重 (tenesmus);及
・貧血 (anemia)及體重減輕 (weight loss) 等等。
大腸癌的徴狀有時與其他良性疾病如痔瘡、腸炎等相似。但癌症的徴狀有一個特點,就是徴狀多數是持續及不斷惡化。如果上述徵狀在短時期出現而且持續的話,就要請教你的家庭醫生,尤其是大便出血,很多有痔瘡的人會對大便出血掉以輕心。雖然痔瘡並不會形成大腸癌,但由於痔瘡是非常普遍的疾病,而且有很多病者往往是同時患有痔瘡及大腸癌的,所以一旦痔瘡的徵狀有所變化,亦應請教醫生。
(五) 一般診斷方法
(1) 直腸指檢 (Per Rectal Examination)
一般而言,直腸指檢是檢查大腸癌的首項檢查方法。醫生會戴上手套,將手指探進求診者的直腸,檢查是否有硬塊或腫脹。過程中或有輕微的不適,但不至於疼痛難當。
(2) 驗血 (Blood Tests)
驗血可檢測求診者是否貧血。某些大腸癌患者血液中簡稱 CEA (Carcinoembryonic Antigen) 的蛋白質濃度偏高,但單靠檢驗 CEA 指數並不足以作為診斷大腸癌之用。
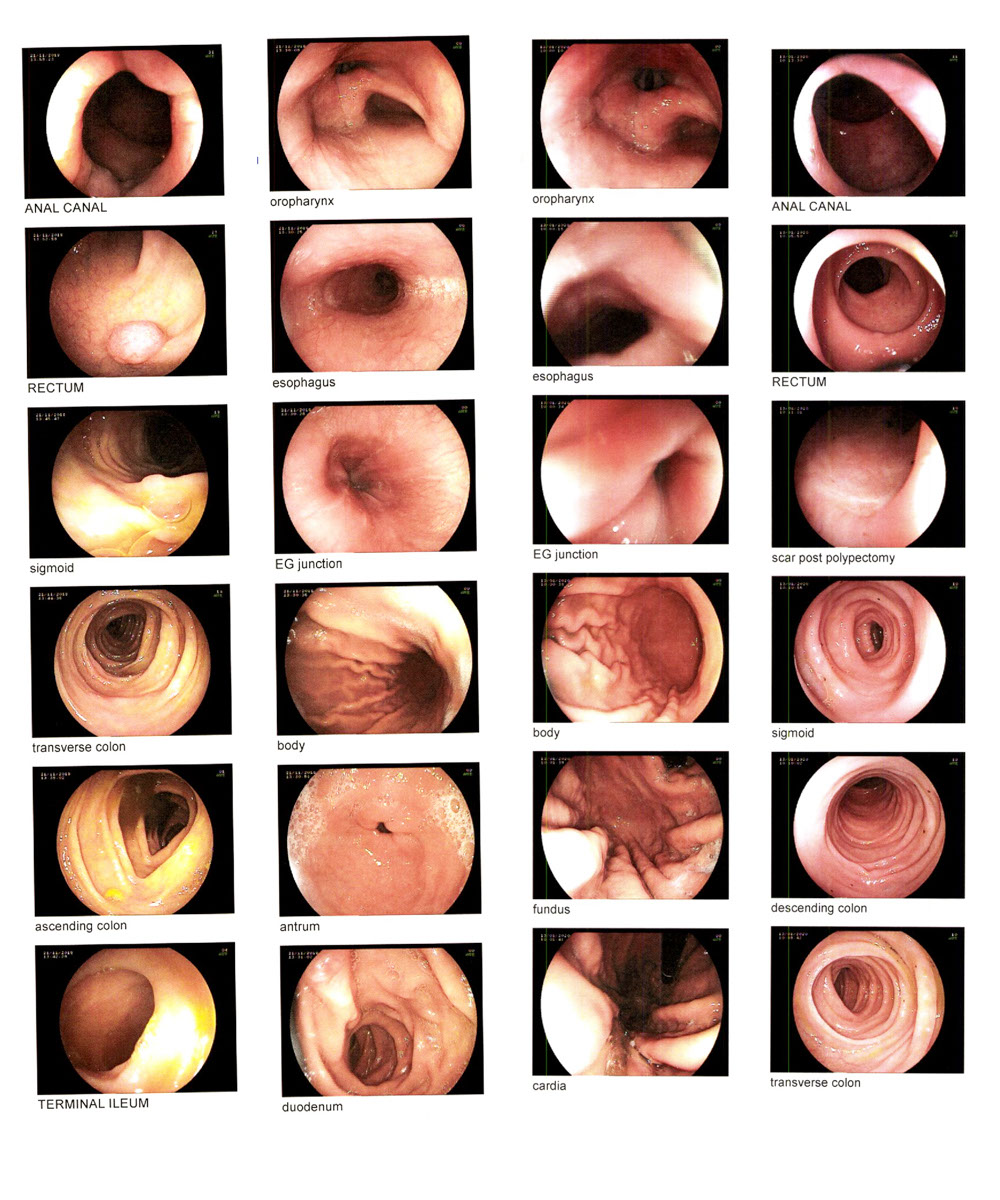
(3) 內窺鏡檢查 (Colonoscopy)
內窺鏡可直接觀察大腸內部是否有異常。檢查前幾天需要戒食高纖食物,並在檢查前一天服用瀉藥及飲用大量開水。檢查時患者需側臥,然後讓醫生把內窺鏡經肛門送進大腸。在有需要的情況下,可順道抽取細胞樣本作活檢組織化驗。過程中或有不適,一般檢查後可即日回家,但由於檢查前醫生可能會使用鎮靜劑,宜請親友陪伴回家。
(4) 大腸鋇劑灌腸造影 (Barium Enema)
這是一種特殊的大腸 X 光,通常在醫院的 X 光部門進行。為了清理腸道獲得清晰的影像,照 X 光前幾天須戒高纖食物。檢查前一天,更要服用輕瀉藥和飲用大量開水。為了潔淨腸道,照 X 光前或須洗腸,患者須側臥讓護士將軟管送入直腸以灌水,然後忍耐幾分鐘再去洗手間,將水排出體外。正式檢查時,含鋇 (Barium) 的顯影劑會被灌入直腸,令大腸獲得清晰的顯影,再由醫生進行分析。
有別於內窺鏡檢查,灌腸造影不能抽取細胞樣本作化驗。過程中可能有點不適,事後或會感到疲倦,宜請親友陪同回家。灌腸後頭幾天,排便會呈白色。鋇劑也可能引致便秘,或須服用輕瀉藥。
(5) 胸部 X 光 (Chest X-ray)
用以檢查癌細胞有否擴散到肺部。
(6) 電腦掃描 (CT Scan)
利用 X 光描繪體內立體 (3D) 的影像,內含的資訊遠多於平面的 X 光片,有助於診斷。整個過程需時 10 至 40 分鐘,無痛。CT 的輻射不會危及身邊的人,包括兒童。檢查前四小時須暫停飲食,期間須口服或注射顯影劑。若曾患哮喘、風疹、濕疹、過敏性鼻炎、對某些食物/藥物或 X 光顯影劑過敏,事前務必要告訴醫生。
掃描時須靜臥醫療床上,儘量靜止不動,移動的話會令影像模糊。電腦掃描並沒有藥力延後的問題,一般完成檢查後就可回家。
(7) 超聲波掃描 (Ultrasound Scan)
利用聲波描繪腹腔和肝臟的影像。醫生會在求診者的腹部塗上一層薄薄的啫哩 (凝膠),然後以小型探針在腹部移動,探針發出的聲波經電腦分析後轉化為影像。整個過程只需幾分鐘,無痛,無藥力延後的問題。
(8) 磁力共振掃描 (Magnetic Resonance Imaging, MRI)
主要觀察體內的組織。與 CT 掃描的成像原理類似,不同的是用磁場而非 X 光構成身體的橫切面影像。由於磁場極強,接受 MRI 前須移除隨身的金屬物品。如體內裝有心臟起搏器、心臟監測器、金屬支架等,可能不宜採用 MRI,應預先通知醫護人員有關情況。
接受 MRI 掃描時,患者須靜臥在一個兩端均有開口的大型金屬圓筒內。整個過程需時約 30 分鐘,期間儀器會發出噪音,醫護人員通常會提供耳塞。若處身密閉的空間令人不安,可事先告訴醫護人員。以上的檢查都可能要等候數天才有結果,在這段日子,求診者可能感到不安,與親友傾訴或會有幫助。
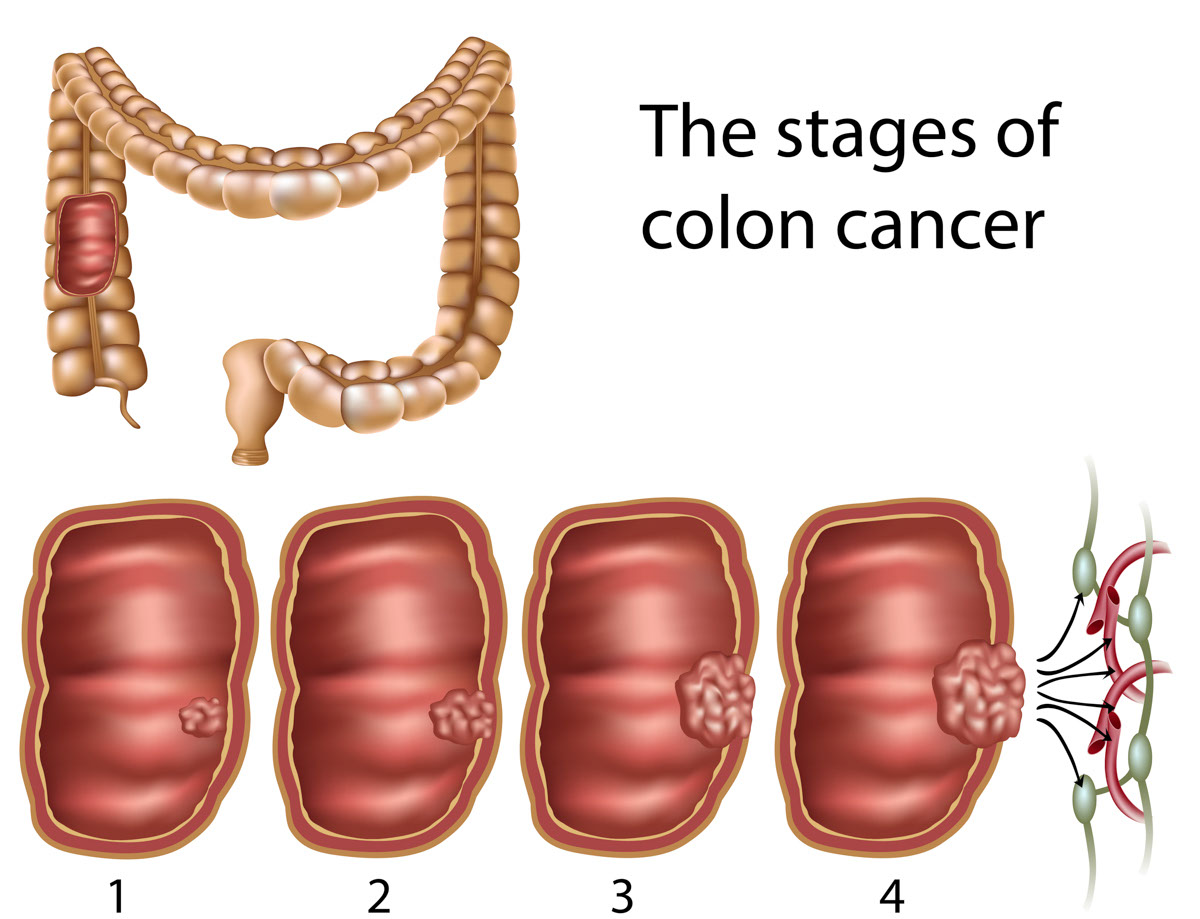
大腸癌的分期 (Staging)
第一期:癌細胞只見於大腸壁,並未擴散。
第二期:癌細胞擴散到大腸壁外的組織或黏附在鄰近的器官,但未影響淋巴系統或遠端器官。
第三期:癌細胞擴散到鄰近的淋巴系統。
第四期:癌細胞擴散到肝臟、肺部等遠端器官。
(六) 治療方法
概覧
醫生選擇治療方案時所考慮的因素包括:年齡、身體狀況、癌腫的類型、大小、位置及期數。
早期的大腸癌一般只需切除即可,無需兼用其他治療。
現在有些大腸癌可用微創手術切除,減少併發症兼加快康復。較後期而無擴散跡象的大腸癌或會兼用其他治療如化療、放射治療,以減低復發風險。
至於一些已擴散的大腸癌,治療主要依靠化療,以控制、穩定病情,以及紓緩病徵。若情況合適,可加上標靶藥物來加強療效。
進行手術與否則需視乎個別病情而定。不同患者的情況各有分別,醫生也可能對療法有不同的見解,即使同屬大腸癌,各人的治療方案在細節上也可能很不同。如對療法有疑問,務必問明醫生。
(1) 外科手術 (Surgery)
結直腸癌的主要治療方法是進行外科切除手術。在所有可行的治療方案中,切除手術能在最短時間內紓緩因結直腸癌而引起的症狀,這些症狀可能包括腸道出血、梗塞、穿破或與附近器官形成瘻管等。
大約 80% 的結直腸癌在技術上可以外科手術切除。對於局部癌腫而言,切除手術的主要目的是把癌症完全治癒,稱為根治性切除手術,即是透過切除手術 (適用於早期癌症) 或加上輔助治療 (包括化學治療及放射治療),把癌症治癒。
對於已擴散而不能治癒的惡性腫瘤,外科手術有助紓緩局部症狀,例如腸道持續出血、梗塞及穿破等相關症狀。
腫瘤切除手術的準則
進行手術的目的是要切除有癌症的部分和附近的淋巴核,而在過程中盡量保留正常的腸道及括約肌 (sphincter)。分類大致來說有:
- 右側大腸切除術 (Right hemicolectomy)
- 左側大腸切除術 (Left hemicolectomy)
- 乙狀結腸切除術 (Sigmoidectomy)
- 前位切除術 (Anterior resection)
- 低前位切除術 (Low anterior resection)
- 腹部會陰切除術 (Abdomino-perineal resection)
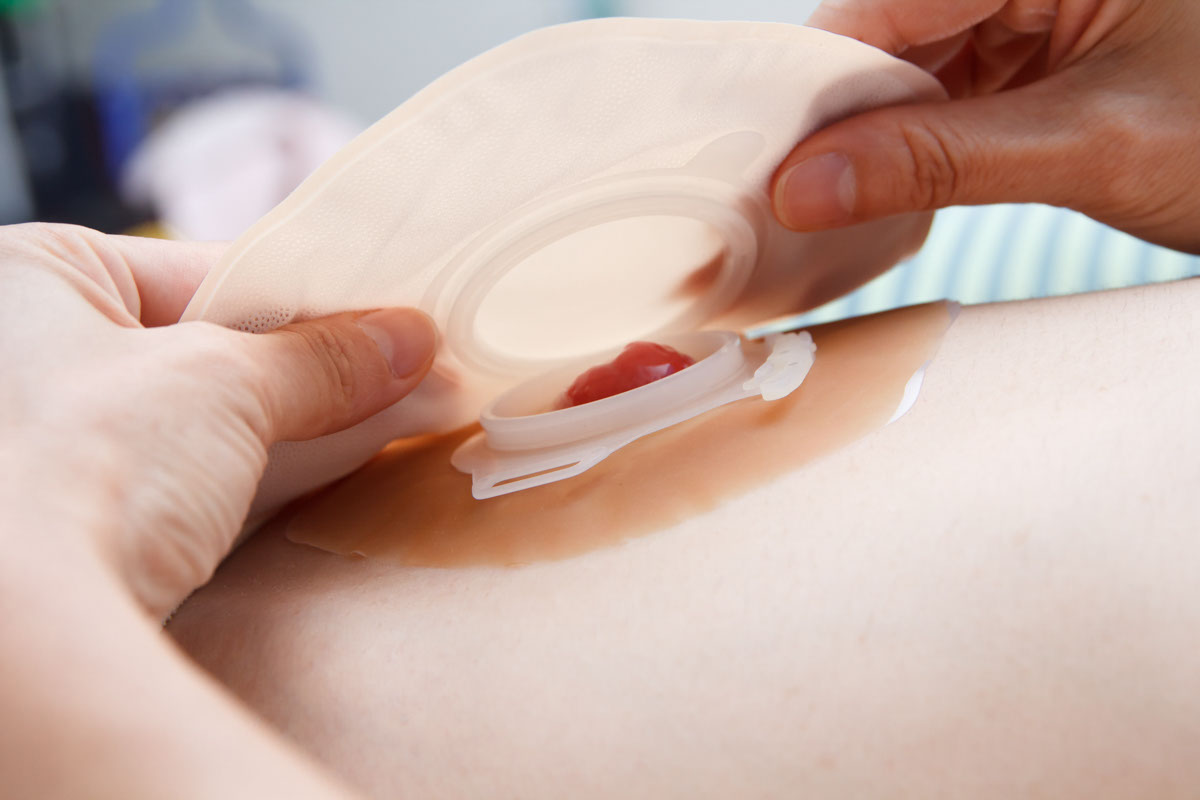
造口 (Stoma)
造口是為腸道在腹壁造一個開口,讓糞便得以排出,並收集在體外的造口袋內。涉及遠側小腸 (迴腸) (Ileum) 的開口,稱為迴腸造口;而涉及結腸的開口,則稱為結腸造口。造口可以是永久性的或臨時性的。
臨時造口有以下目的:
- 在進行腫瘤切除手術前,作為臨時緩解大腸梗塞的措施;
- 把糞便引流出體外,以保護遠端的腸道接合處。這類造口稱為輔助性造口。
永久性造口可因切除直腸而做,亦可作為紓緩措施,用以減輕無法切除的腫瘤所引起的梗塞症狀。
造瘻治療師 (stoma nurse) (通常為專責護理造口的專科護士) 會負責為病人訂下護理造口的計劃、進行初期的護理,以及教導病人護理造口。
(2) 放射治療 (Radiotherapy)
近年直腸癌的放射治療已採用三維順形放射治療技術 (Three-dimensional conformal radiation therapy)。三維順形放射治療能將較大劑量的輻射準確地射向腫瘤,同時對附近正常組織的破壞減到最少。
治療前,病人需要接受盆腔電腦掃描,讓腫瘤科專科醫生利用電腦技術,將腫瘤和附近最可能受影響的淋巴組織勾畫清楚。當進行電腦掃描和放射治療前,病人需排清大便以減少直腸內的氣體,但膀胱要有微微脹滿的感覺,然後俯臥在放射治療床上接受掃描治療。整個療程中的每一次照射,病人都須維持同一個姿勢,以確保放射治療準確無誤。
今天,有些醫院已設有強度調適放射治療 (Intensity modulated radiation therapy) 設施為直腸癌病人治療。強度調適放射治療是一種嶄新技術,能更準確和適切地將高劑量輻射涵蓋整個腫瘤和周圍的淋巴結,殲滅腫瘤,大大提升治癒率,亦能避免傷害附近正常的組織。利用磁力共振和正電子掃描,腫瘤的邊緣和周圍的淋巴結可更仔細地顯現出來。
一般來說,當腫瘤尚未擴散,手術切除是醫治結直腸癌最有效的方法,而放射治療則以輔助的形式來減低局部或區域的復發。
若病人不能接受手術或腫瘤已不能切除,同步放射和化學治療或單獨放射治療,則可用作第一線的治療方案。

手術後電療 vs 手術前電療
對於結腸癌病人,若腫瘤已被完全切除,手術前後都毋須接受放射治療。
手術後電療
但如果腫瘤未能完整移除,醫生可考慮在手術後進行放射治療,以降低局部復發的機會。對於直腸癌的病人,即使腫瘤已被完整切除,但由於局部復發的風險較高,術後放射治療是標準的做法,目的是減低局部和區域復發的風險。
手術前電療
然而,在最近十年,愈來愈多研究證實手術前施行放射治療能有效地縮細腫瘤和其影響的範圍。而且術前放射治療更能保留直腸括約肌,病人需要永久造口的機會也得以減低。再者,與術後放射治療比較,術前放射治療所引起的併發症也較少。
電療與化療同步進行
若放射治療與化學治療同步進行,其益處更明顯。研究指出,手術前進行同步放射和化學治療較術前單一放射治療,能進一步減低局部和區域復發率。整個放射治療療程需時 5 至 6 星期,一星期五日,每日一次,每次約 20 分鐘。這種治療模式多被北美國家普遍使用。歐洲國家則廣泛使用另一種模式:手術前,病人在一星期內完成放射治療,一星期後再接受手術切除腫瘤,但每次的放射劑量會較上述 5~6 星期的療程大。
(3) 化學治療 (Chemotherapy)
藥物治療對大腸癌病人相當重要。治療的方針可分為「輔助性」(Adjuvant) 和「紓緩性」(Palliative) 兩大類。
輔助性治療 (Adjuvant Therapy)
即使外科手術已成功將腫瘤移除,醫生仍需評估病人日後復發的風險,以計劃下一步的治理方案。
復發風險較高的病人需要接受輔助性治療。雖然腫瘤已被完全移除,可以說癌症已治癒,但若復發風險高,醫生會為病人進行額外治療,以減低癌細胞再生的機會。換句話說,復發風險較低的病人則毋須在手術後接受輔助性治療。
對於結腸癌的病人,最常用的輔助性治療是化學治療。而直腸癌病人除了化學治療外,還可能需要同時接受放射治療。
當病人從手術康復過來,傷口完全癒合後,便可開始輔助性化學治療。整個療程一般為期約 6 個月。直至目前為止, 治療大腸癌最有效的兩種化學藥物是 Fluoropyrimidines 和 Oxaliplatin。Fluoropyrimidines 有靜脈注射 (5-Fluorouracil) 和口服(Capecitabine) 兩種形式,它們可各自單獨使用,但若配合 Oxaliplatin 一併使用,療效會更好。有小部分病人會對藥物產生副作用,但大部分病人都沒有嚴重不適。
紓緩性治療 (Palliative Therapy)
另一個普遍使用藥物的情況是後期腸癌。
擴散性腸癌是指癌細胞已由原發位置蔓延到身體其他地方。由於腫瘤已入侵其他器官,局部性治療 (手術或放射治療) 已不能將癌症根治。要對付擴散性腸癌,醫生必須利用藥物循著血液運行,直達身體各個部位,將癌細胞殲滅。
雖然化學藥物未必能完全治癒癌症,但能延長病人的存活期。最近十年,化學藥物的研究取得突破和成功注入新藥物,病人的存活期因而大大提升。
藥物治療以化學藥物為主。目前最常用的有 5-Fluorouracil, Capecitabine, Oxaliplatin 和 Irinotecan (and TAS102 [Trifluridine/Tipiracil]) 臨床上,醫生多會將藥物互相配合使用,這些不同的組合往往較單獨使用某一種藥物更能產生理想的療效。
(4) 標靶治療
隨著標靶藥物的發明,治療腸癌已進入新紀元。雖然如此,並不是每一位病人都可受惠於這個新發明,腫瘤科醫生會悉心為病人評估病情,決定標靶藥物能否為病人帶來更高的療效。
標靶藥物獨立使用時,療效有限,所以通常會與化學藥物一併使用,以將整體療效提升。
目前,最常採用的兩個標靶治療方案有:(1) 抗血管增生因子 (抗 VEGF) 和 (2) 抗表皮生長因子 (抗 EGFR) 治療。

(七) 治療前的準備
(1)外科手術前
A. 腸道的準備程序 (Bowel Preparation)
病人若沒有腸道阻塞的症狀,手術前將腸道內的糞便清理是必須的,程序主要有以下兩部分:
1. 限制飲食 ── 病人需在手術前 2 至 3 天減少進食纖維,而在手術前 1 天只可飲用流質飲品。
2. 灌洗腸道 ── 病人在進行手術前 1 晚服用瀉腸劑,以清洗腸道內的糞便。
腸內糞便清理妥當,有利醫生在進行手術時移動腸道,及在切除腫瘤後將兩邊腸端安全地接合。對於個別因腸梗塞而無法接受手術前準備措施的病人,醫生可在手術期間進行腸道灌洗,然後將兩邊腸端接合。
B. 預防性抗生素
在進行麻醉時,醫生通常會為病人施行靜脈注射抗生素 (Prophylactic antibiotics),以防傷口感染腸道細菌。根據研究顯示,預先注射抗生素可大大減少因大腸切除手術而導致傷口感染的機會。
(2) 放射治療前
療程前的計劃極為重要。前期工作包括在皮膚畫上記號,確保射線能夠準確進入體內的部位。放射治療記號在療程中必須保持清晰,醫護人員會教病人護理皮膚,避免記號褪色或被洗掉。接受放射治療前,患者須躺在模擬器下,以 X 光照射治療的部位。這個步驟有時會以 CT 掃描進行。為了配合治療前的準備工作,患者或要應診數次。
(3) 化療前
病人需要在治療前開始裝備自己,儲備足夠的營養,將身體狀況改善到最好,準備接受治療。
A. 補充熱量
提供熱量的食物有澱粉質類食品、肉類、水果、奶及其代替品。若體重減輕,食慾不振,不防吃多點營養較豐富的甜品如豆腐花、紅豆沙及芝麻糊等,增加體力。
B. 增加蛋白質
病人接受治療期間,蛋白質需求量是平時的一倍半或以上,所以要多進食含豐富蛋白質的食物和選擇一些高質素的蛋白質,如蛋、奶、肉類、海產和黃豆製品。
C. 維持均衡飲食
每天的食譜應包括五穀類、肉類、蔬菜、水果和奶類食品。若進食不足夠,身體會消耗體內的脂肪及分解肌肉組織,以彌補熱量的不足,病人體重可能因而驟減,會削弱康復能力。

(八) 治療引起的副作用及應對方法
(1) 手術治療
請看以下部分。
(2) 放射治療
早期副作用是指在放射治療開始後 1~2 星期出現的放射反應。常見的有皮膚反應 (包括會陰和肛門位置出現紅腫,甚至脫皮、疼痛和體毛脫落)、腹痛、大便頻密甚至腹瀉、小便頻密、小便赤痛及尿道炎等,女性病人或有陰道分泌增加、疼痛和出血等。大部分的副作用都屬輕微,放射治療後會逐漸消退,絕少留下長期後遺症。
大部分早期副作用都較輕微。在患處皮膚塗上膏藥或類固醇可紓緩不適。病人應多飲水,醫生亦會因應情況處方止瀉藥、止痛藥或抗生素給病人。
(3) 化學治療
A. 抵抗力下降
化療藥物會暫時降低血液裡正常細胞的數目,令病人感到疲倦、易受感染。在化療過程中,醫生會定期為病人驗血,必要時用抗生素對抗感染。
B. 疲倦
化療期間可能會覺得疲倦、力不從心,要多休息。
C. 噁心
有些化療藥令人噁心、嘔吐,通常可服止嘔藥以紓緩不適。但不同的人對不同的藥有不同的反應。如果用的藥無法止嘔,便要告訴醫生,看看是否需要換另一種藥物。
D. 腹瀉
止瀉藥可減慢大腸蠕動,減輕腹瀉。多吃低纖食物也可能有幫助。切記多喝飲料,補充腹瀉流失的水分和電解質。

E. 口腔疼痛
化療有可能令口腔感到疼痛甚至輕微潰爛。使用醫生處方的漱口水、清水或生理鹽水(將一平茶匙幼鹽溶於半公升開水) 清潔口腔可紓緩症狀。口腔疼痛若影響進食,可以營養飲品代替正餐。
F. 毛髮脫落
開始化療前,問明醫生所選用的藥物會否引致脫髮。脫髮通常是暫時的。完成療程後,頭髮會重新長出來。
(4) 標靶治療
目前,最常採用的兩個標靶治療方案有:(1) 抗血管增生因子 (抗 VEGF) 和 (2) 抗表皮生長因子 (抗 EGFR) 治療。
使用抗血管增生因子 (抗 VEGF) ,常見的副作用包括高血壓 (hypertension) 和蛋白尿(proteinuria),但可以用調節劑量和藥物治療來紓緩。在罕見的情況下亦可能有出血 (bleeding) 或腸道破裂 (bowel perforation),但機會率只是約 1%。
使用抗表皮生長因子 (抗 EGFR) ,常見的副作用包括皮疹 (skin rash) 和肚瀉 (diarrhoea)。這些副作用通常輕微,同時可以通過適當藥物治療和休息來紓緩。

(九) 治療後的持續監察
完成療程後,須定期覆診和檢查,包括 X 光、大腸鏡、驗血檢測癌胚抗原 (簡稱 CEA )。
療後的跟進可能持續數年,但次數隨病情逐漸穩定而減少。期間若發現身體有異狀或新症狀,便應通知醫生。

(十) 後遺症及應對方法
(1) 外科手術後
A. 排便習慣改變 (Change in Bowel Habit)
因應被切除腸道的長短及位置,排便功能可能會受到影響。
結腸切除後,病人可能會因具吸收營養功能的表層組織 (特別是右結腸) 被切除而出現腹瀉的情況。接受乙狀結腸及直腸切除的病人可能會有便秘。然而,大部分的排便功能障礙皆可妥善處理而不會嚴重影響病者的生活質素。
B. 永久性造口 (Permanent Stoma)
腸造口患者 (俗稱「造口人」) 慢慢可恢復正常的日常活動,病人開始時可能會不習慣或有抗拒,但可逐漸適應。如有問題亦可請教造口護士或心理專家。
(2) 放射治療後
長遠的副作用通常在放射治療完畢後數月甚至數年才出現。
常見的有放射位置皮膚色素變深、皮下脂肪組織和肌肉纖維化、間中或會因直腸黏膜發炎而引致出血和肚瀉、或膀胱發炎引致小便頻密/小便出血等。女性病人的卵巢功能可能也會受損,導致更年期提早出現,陰道亦會變得乾涸和狹窄。男性病人接受放射治療後可能會引致性功能障礙和精子數目下降。另外,有 10,000 分之一機會在放射部位出現第二種癌症。
如何治理放射治療長遠副作用
醫生通常會建議病人密切留意是否有上述任何徵狀,以及早察覺這些副作用並加以治理。對於嚴重的直腸炎,類固醇灌腸劑可紓緩不適,尿道發炎則可以抗生素治療。
(十一) 常見問題
問:病人在治療期間應否重新調整飲食的模式?
答: 一般來說, 除非有特別指示或需要, 病人毋須刻意改變飲食習慣。病人只要飲食均衡、攝取豐富營養、注意食物衛生, 以及確保食物妥善處理和煮熟, 便已足夠。但如果病人不能正常進食, 可考慮服用全營養補充配方,營養師和專科護士可幫助病人克服困難。
問 : 造口病者康復後可以沐浴嗎?
答 : 當腹部手術傷口的縫線拆除,傷口完全癒合後,病者便可以沐浴。沐浴時,可貼著造口袋,也可以將袋除去,水份是不會由造口進入身體內。若病者採用兩件裝的護膚膠塊及造口袋,沐浴時可用防水膠紙貼在護膚膠塊的四周,避免水份滲入護膚膠塊內而脫離。
問:造口病者康復後需要戒口嗎?
答:造口病人是不需要戒口,只要均衡飲食便可。但在嘗試某種新食物時,最好不要一次吃過量,如無異常反應,才逐漸增加份量。造口人士可能要留意以下食物。
一般令糞便氣味加重的食物: 如洋蔥、蕃薯、蒜類、芹菜、椰菜花、蘆筍、洋白菜、菜花、菠菜、芝士、雞蛋、魚類及香料太濃的食物。
一般產生氣體的食物 : 如豆類、椰菜花、洋白菜、菜花、粟米、菌類、菠菜、汽水、啤酒等。
其實,現時很多造口袋均有炭片裝置,可以吸臭氣。故此,基本上造口人士可以開懷飲食。
此外,造口人士應避免吞入過量氣體,進食時應注意下列各項:
- 避免進食太快而吞入空氣
- 閉上口咀嚼食物
- 避免進食時說話
- 避免一次進食過多食物
- 定時進食。
問:大腸癌可以預防嗎?
答:預防大腸癌應從日常生活開始。
・每日運動:任何類型的運動都可減低患癌風險,應盡可能將更多的運動量,如慢步跑等,加入日常的生活。
・每日應進食五分蔬菜和水果 (日日2 加 3),一分等如半飯碗蔬菜或一個中型水果。食物應以植物性 (如蔬果、穀類和豆類等) 為主糧,因它們含大量纖維和營養素,有助預防癌症。
・少吃紅肉和加工肉類:紅肉包括牛、豬、羊肉 (如漢堡扒、免治牛肉、豬扒和烤羊等);加工肉類是指煙燻、鹽醃或添加防腐劑的食物,包括火腿、煙肉、意大利臘腸、熱狗、香腸、臘腸等。
・保持體重:體重指標 (BMI) 18.5 與 22.9 之間。量度腰圍是另一評估風險的方法,女士的腰圍最好不超過 80 厘米或 32 吋,男士的腰圍最好不超過 90 厘米或 36 吋。
・切勿吸煙或咀嚼煙草類產品。
・避免飲酒:如飲用,男士每天不應多於兩杯,女士則不多於一杯 (一杯約等如 280 毫升啤酒或 125 毫升餐酒)。

(十二)照顧者須知
由於大腸癌病人在接受治療後有機會要作術後化療或電療,而且手術後有機會有造口需要護理,照顧者的角色就更加重要。
照顧者一般就是作為「陪伴者」的角色:在治療過程中和復原的道路上陪伴病人。過程中,照顧者會有不同程度的情緒感受,可能會覺得難過、沮喪、生氣,但當中也會有快樂和高興,這些情緒會因病情變化而改變,這些都是正常的,也是所有照顧者都會經歷的。照顧者記得要先把自己照顧好才能照顧好病人。多聆聽病人的心聲,同時也要讓病人知道照顧者的想法;刻意隱藏彼此的情緒,有時反而會造成誤會。
有機會也可以和其他照顧者交流一下經驗,或是尋找相關的病人組織,你會發現很多人和你一樣,也許你可以從中學習到好的經驗或告訴別人你的經驗。
(於2021月12月定稿)





