白血病——急性白血病(包括急性骨髓性白血病和急性淋巴性白血病)
資料提供/更新:鄧凱琪醫生
血液及血液腫瘤科醫生
資料整理:何仕揚醫生
鄭裕誠先生

簡介:
急性白血病(Acute Leukemia)(包括急性骨髓性白血病 (Acute myeloid leukemia (AML)) 和急性淋巴性白血病 (Acute lymphoblastic leukemia (ALL))是血癌的一種,詳情可參考「血癌——概覽」文章作為背景資料。在這篇文章中鄧凱琪醫生會為我們詳細解釋一下急性白血病的治療方法。
(一)有關器官/系統及分類
(二)白血病在香港的病發情況
(三)病因
(四)病徵
(五)診斷方法
(六)治療方法
(七)治療前的準備
(八)治療引起的副作用及應對方法
(九)治療後的持續監察及復發的處理
(十)後遺症及應對方法
(十一)常見問題
(十二)給照顧者的話
(一)有關器官/系統
我們在「血癌 ——— 概覽」一文中曾解釋,血癌大致分為三類:
一、白血病 (Leukemia)
二、淋巴腫瘤 (Lymphoma)
三、多發性骨髓瘤 (Myeloma)
上述每一類血癌尚可細分為不同類別,而不同種類的血癌亦各有不同的成因,並各有不同的治療方法。由於治療方法不同,其副作用亦各異。
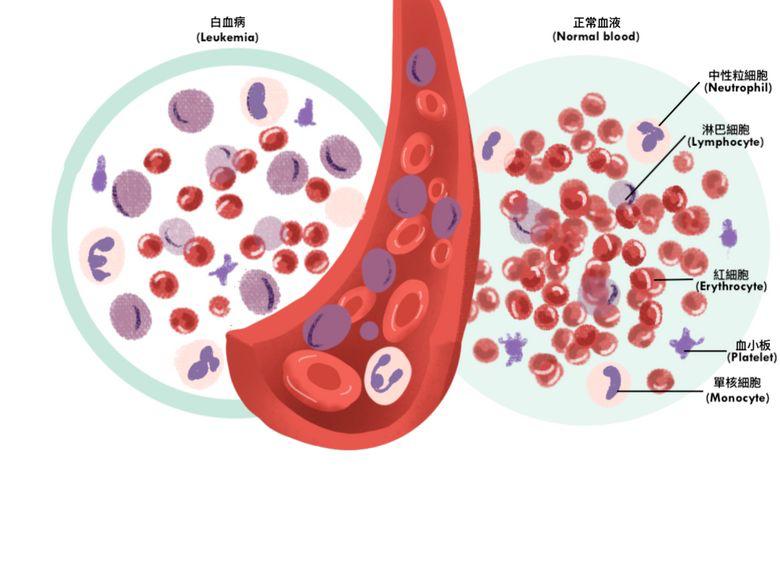
什麼是白血病?
白血病 (leukemia) 是血癌的一種,屬血液和骨髓的癌症。
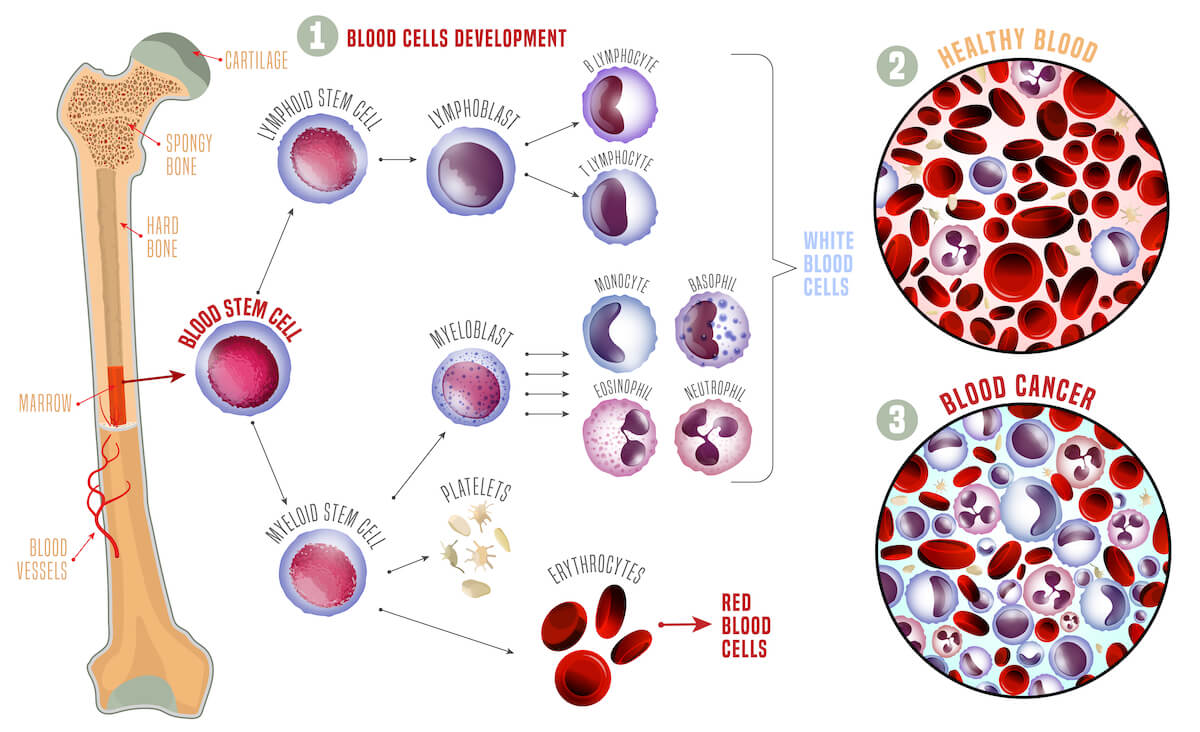
白血病可根據它們源自的幹細胞來分類:
- 「骨髓群系」造血幹細胞 (myeloid stem cells) : 如果沒有突變,正常細胞應該慢慢成熟而變成紅血球、白血球和血小板。但一旦發生突變,便會引致「骨髓細胞白血病」;及
- 「淋巴群系」造血幹細胞 (lymphoid stem cells) : 如果沒有突變,正常細胞應該慢慢成熟而變成淋巴細胞 (lymphocytes)。但一旦發生突變,便會引致「淋巴細胞白血病」。
(註:請注意我們這裏說的是「淋巴群組造血幹細胞」類型的「白血病」(lymphoid stem cells—— leukemia) ,這跟「淋巴腫瘤」(lymphoma)是不同的,詳情請參考「淋巴腫瘤」章節。)
白血病亦可根據它們的病發速度分類為:
-急性 (acute) 及
-慢性 (chronic)。
故此,共可分為以下四種主要的白血病:
- 急性骨髓性白血病 (Acute myeloid leukemia (AML))
- 急性淋巴性白血病 (Acute lymphoblastic leukemia (ALL))
- 慢性骨髓性白血病 (Chronic myeloid leukemia (CML))
- 慢性淋巴性白血病 (Chronic lymphocytic leukemia (CLL))
急性白血病發展得很快,如果沒有適當的治療,可以在很短時間之內嚴重惡化。顧名思義,慢性白血病的惡化速度則稍慢。
相比慢性白血病,在香港患上急性白血病的比例高很多,估計約有 70-80% 的白血病是屬於急性的。
本篇文章主要討論兩種急性白血病 (Acute leukemia) ,包括:
-急性骨髓性白血病 (Acute myeloid leukemia (AML) )
-急性淋巴性白血病 (Acute lymphoblastic leukemia (ALL)
(二)白血病在香港的病發情況
在香港每年大概有300宗新增白血病,這個數字包括兒童患者。
雖然每個年齡群組的人都可以患上白血病,但越年長患急性白血病的機會亦越高;這可以從以下的數字看得出來:
30至34歲—大概是每10萬人有1.5個個案;
65至69歲—大概是每10萬人有12.1個個案。
之後會持續增加直到 80 至 84歲到達最高峰。

(三)病因
直到現在醫學界還未肯定知道白血病的成因,以下是一些可能的風險因素 (risk factors):
・病人曾接觸過輻射;
・病人曾接受過放射治療或化療;
・病人曾接觸過化學物例如benzene and formaldehyde;
・病人有唐氏綜合症 (Down’s syndrome) 或范康尼氏頑固性貧血(Fanconi Anemia)
然而,有上述風險因素的人未必會患上白血病,而有很多患白血病的病人是沒有任何以上的風險因素的。
(四)病徵
急性白血病的形成是源於白血球病變,並且不斷分裂,使數目失控。病變所產生的異常白血球並非成熟的細胞,不但不能發揮其正常功用去幫助病人抵禦感染,還會佔據着骨髓裏的空間,影響正常紅血球和血小板的生長,因而產生一連串的問題:
A. 缺乏紅血球會產生貧血的現象。這時便會出現以下的症狀:
・疲倦和衰弱;
・在正常活動時也會氣喘;
・頭暈;及
・面色蒼白。
B. 缺乏正常的白血球則會導致以下的症狀:
・容易感染;及
・發燒
C. 缺乏血小板則會導致以下症狀:
・身體容易瘀黑;
・皮膚出現瘀紅小紅點; 及
・牙肉出血。
D. 患白血病的病人還會出現以下的一般症狀:
・沒有胃口;
・在沒有任何明顯理由之下體重驟降;
・骨或關節感到不適;及
・腹脹(這是因為脾臟及肝臟發大)。
(註:上述症狀並不局限於急性白血病,慢性白血病亦可以有這些症狀。)

(五)診斷方法
A. 血液測試
醫生可通過血液測試知道病人血液內所含紅血球、白血球和血小板的數量。在進行治療期間及其後,病人亦需繼續接受驗血以作監察。
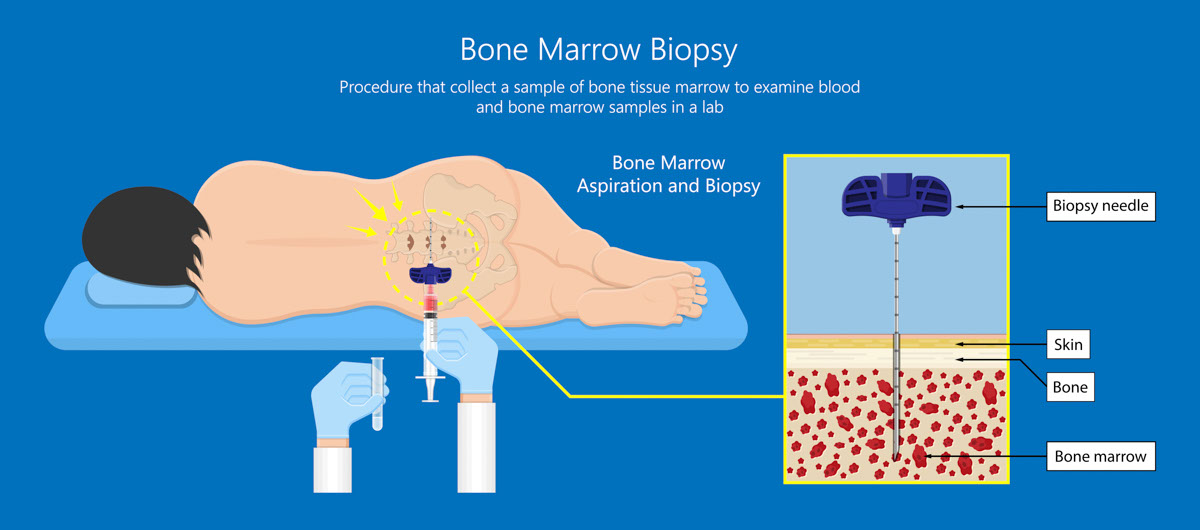
B. 骨髓檢查
唯一能夠確診病人患了白血病的方法就是骨髓檢查。進行檢查的時候,醫生會為病人施行局部麻醉,接著把一支特別的針插入盆骨後方最凸出的部分,從骨髓內抽出少量的血和一小部分骨(大概1厘米長);然後把它們送到化驗室由病理學專家作出分析和診斷。
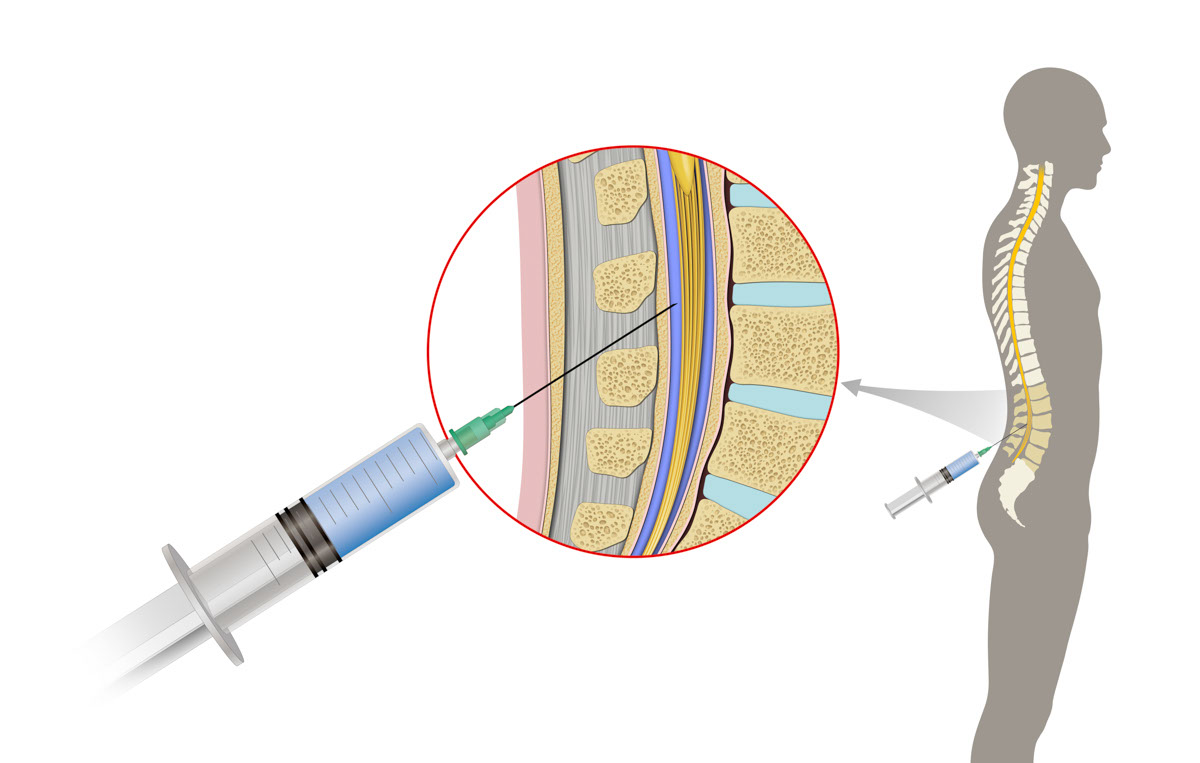
C. 腰椎穿刺
醫生會將一支幼針插入病人兩節脊椎骨之間的位置,從而抽取腦脊髓液 (cerebrospinal fluid)(亦即是包圍腦部和脊髓內的液體)以作檢查,期間會為病人施行局部麻醉。
對於患了淋巴性白血病的病人,這是一項例行檢查,用以協助醫生決定治療方向。
對於患了其他種類的白血病的病人,醫生也可能會進行這種檢查,以偵查在腦脊髓內有否白血病的細胞。
(六)治療方法
急性白血病
- 主要的治療方法是化療;
- 標靶藥物用於第二線治療,或當病人過於虛弱而不能接受化療之時。
(註:慢性白血病與和急性白血病的本質非常不同,故治療方法也各異。
慢性骨髓性白血病
主要的治療方法是使用酪氨酸激酶抑制劑 (tyrosine kinase inhibitors ),它是一種標靶藥物。
慢性淋巴細胞白血病
化療和靶向藥物皆可以使用,取決於病人的忍受性、疾病因素和病人的選擇。
A. 化學治療
大部分急性白血病病人的第一線治療是化療。通常醫生會使用多於一種化療藥。治療急性白血病最常用的化療藥包括:
・cytarabine
・daunorubicin
・methotrexate
・vincristine
・cyclophosphamide
在決定藥物的劑量之前醫生會先行評估病人的年齡和身體狀況,因有些較年長的病人可能不能接受極高劑量的治療。如果病人太過衰弱,醫生便要跟他討論其他的治療方法。
施行化療的方法
通常會以階段性方式進行:
第一階段稱為引導緩解療法 (induction therapy)。目的就是引導骨髓恢復正常功能,將骨髓中的癌細胞降至5%以下的水平,同時令病人的血液指數回復正常的水平,這就是緩解 (complete remission)的意思。
在引導緩解療法 (induction therapy) 完結之後的三至四星期,醫生會在病人的骨髓中抽取樣本,從而分析治療的有效性。
如果病人已達致完全緩解的水平,那麼醫生便會替他進行一個鞏固式的化療 (consolidation therapy),把殘留的癌細胞盡量消滅,以期將惡性細胞減少到最低,目的是防止急性白血病在將來復發。
如病人不能達至完全緩解的水平,那麼醫生便繼續要為病人進行第二次引導緩解療法(second induction therapy)。與此同時,如果病人條件合適的話,他亦可以參加臨床試驗 (clinical trials) ,接受其他正在研究中的治療方法。
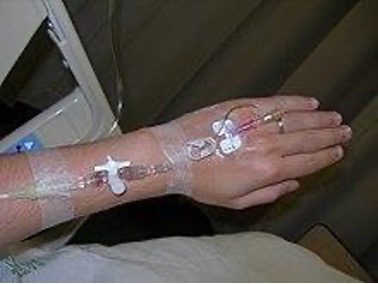
大多的化療藥是通過靜脈注射的方法進入人體,需要的時間可以由數分鐘到數小時。很多時注射化療藥是通過一條很幼和柔軟的管子——中央靜脈導管 (central venous line or central line) —— 它會由上胸或手臂進入較深層的靜脈血管;這樣便可避免在每一次治療時都要用一次性的靜脈膠管插在病人的手背上。同時,通過這條中央靜脈導管,醫生亦可以把其他藥物輸入病人身體,或進行血液抽取。中央靜脈導管可以保留數個月甚至一至兩年。
B. 標靶治療/較新的治療方法
A. 急性骨髓性白血病
如果醫生覺得病人適合,可以向他提供標靶治療或較新的非化療治療,這些治療並非適合每個病人, 很多時取決於癌細胞固有的特徵。
| 藥物名稱 | 目標病人群組 | 適合於某種獨特性的癌細胞 | 可否與化療同時使用 | 施行方法 |
| Midostaurin (Rydapt®) | 新診斷為患上急性骨髓細胞白血病的病人 | 有一個稱為FLT3 的基因突變 | 與化療同用 | 口服;每天兩次 |
| Gemtuzumab ozogamicin (Mylotarg) | 新診斷為患上急性骨髓性白血病的病人;或是復發的病人 | 白血病細胞展示一種名為CD 33的抗原 | 可以獨立使用;或與化療同時使用 | 靜脈注射 |
| Hypomethylating agents 5-azacitidine (Vidaza®) and decitabine (Dacogen®) | 適合較年老或衰弱的病人,因為他們不能承受高劑量的化療 | 為一些高危病人提供另一個選擇—— 例如病人有高危染色體異常或多重 基因重組* |
可代替化療 | 用靜脈注射 |
| Venetoclax (Venclexta®) | 適合較年老或衰弱的病人,因為他們不能承受高劑量的化療 | 給已曾接受多次化療但依然復發的病人* | 可和hypomethylating agents 一同使用 | 口服;每天一次 |
*其用法並沒有在美國食品藥物管理局 (FDA) 列明,現乃根據文獻決定其用法
相較於傳統化療,大多數標靶藥不會引致作悶、嘔吐、疲倦或脫髮等現象。但亦可能會引致心律不齊 (cardiac arrhythmia), 或會影響肝功能,所以要事先進行有關測試。
B. 急性淋巴性白血病 (Acute lymphoblastic leukemia)
| 藥物名稱 | 目標病人群組 | 適合於某些獨特性的癌細胞 | 可否與化療同時使用 | 施行方法 |
| Tyrosine Kinase Inhibitors including Imatinib (Gleevec®), Dasatinib (Sprycel®) and Ponatinib (Iclusig®) | 新診斷為患上急性淋巴性白血病的病人 | 給患上急性淋巴性白血病而有 Ph positive 的基因突變 的病人 |
與化療同時使用;同時在康復之後還要長 期使用 |
口服 |
| Rituximab (Rituxan®) | 新診斷為患上急性淋巴細胞白血病的病人 | 癌細胞呈現CD20抗原 | 和化療一同使用 | 靜脈注射 |
| Bilnatumomab (Blinctyo®) | 患上急性淋巴性白血病而復發的病人或 體內有微量殘留癌細胞 (positive minimal residual disease/ MRD)的病人 |
癌細胞呈現CD 19抗原 | 單獨使用 | 靜脈注射;共28天。 |
| Inotuzumab ozogamicin (Besponsa®) | 患上急性淋巴性白血病而復發的病人 | 癌細胞呈現CD 22抗原 | 單獨使用 | 靜脈注射 |
以上每種藥物都有其特性和副作用,醫生會和病人詳細討論。例如 Rituximab and Blinatumomab 注入身體時會引致發冷、氣促、血壓低和缺氧。而 Blinatumomab可以引致細胞激素釋放綜合症 (cytokine release syndrome),病人會有發燒、頭痛、顫抖、甚至是抽筋昏迷等現象。如副作用太厲害的話,病人便要停藥。
C. 幹細胞移植 (Stem cell transplant)
什麼是幹細胞移植?
部分病人可以接受幹細胞移植。其目的是用劑量極高的化療毁滅於骨髓內殘留的癌細胞,與此同時,正常的細胞及幹細胞亦會被毀滅;之後便注入新的/健康的幹細胞,這些健康的幹細胞將會慢慢成長成為新的骨髓和血液細胞。
骨髓移植有兩個方法:
-病人接受來自親屬或是無血緣捐贈者的幹細胞— 異體骨髓移植 (allogeneic stem cell transplant)
-病人接受自己身體內的幹細胞— 自體骨髓移植 (autologous stem cell transplant)
幹細胞移植是一種複雜的治療,具有可引致致命的的副作用,所以並非適用於每一個患白血病的病人。醫生會和病人詳細討論並需考慮眾多因素,包括病人的年齡、身體狀況、評估其預後、曾經接受之治療,以及病人是否有一個合適的捐贈者等因素。
什麼人可以接受幹細胞移植?
本章只集中討論用於急性白血病的骨髓移植
慢性白血病需要骨髓移植的機會比患急性白血病的少很多。
相對於其他治療方法,異體幹細胞移植是一種有機會出現嚴重副作用的治療,死亡率亦較高。
醫生會把急性白血病病人分類為不同的疾病危險群,主要依據包括有否不良的染色體異常,以及需用最新的分子生物基因重組檢測、可測量殘留病癌細胞檢測等,由此決定是否屬於高危險群 (high risk group) 及預後不好的群組 (poor prognostic group)。
一般情況下, 醫生會平衡急性白血病復發和移植後出現嚴重併發症的機會率,從而作出決定;所以幹細胞移植會較適用於高危險群及預後較差(復發率較高)的急性白血病病人。
醫生亦需要考慮該種治療方法對病人的好處和風險,經透徹分析後才作決定。至於年齡限制方面,不同的地方可能有不同的指引 —— 有些用60歲而香港則用65歲為界限。
在一個病人決定接受幹細胞移植手術之後,醫生會盡快替他尋找一個適當的捐贈者(可以是其家人或是沒有血緣的人)。一般來說,病人在治療後的三年存活率大概是60-70%。
幹細胞移植的過程
異體幹細胞移植 (allogeneic stem cell transplantation) 是當病情穩定及進入緩解期時用以治療急性白血病的方法。而自體骨髓移植是不會用於急性白血病病人的身上,因為簡單來說自體骨髓移植本身不會對急性白血病的病情和長遠控制有額外幫助。
在移植之前,病人會接受極高劑量的化學治療(如有需要還會加以放射治療);目的是要剷除病人身體內的殘餘白血病細胞。之後會把一名健康捐贈者的幹細胞注入病人體內;捐贈者可以是病人的家庭成員或是一位沒有血緣關係的人。捐贈者的幹細胞會幫助病人的骨髓重新建構生產新的血細胞;新的幹細胞同時會在病人體內建立一個新的免疫系統,可能在將來有機會認出和攻擊任何剩餘的癌細胞 (graft versus leukemia effect)。
(七)治療前的準備
飲食
病人須有足夠的體力來應付整個治療過程,這是極為重要的。因此,患者需要確保有吸收足夠的水份、進食健康的食物,及每天均能獲得足夠的熱量和營養,以支持自己的體魄。

指定一個照顧者
有一個自己信任的家人或朋友來幫助病人處理所有細節是非常重要的。這個人需要在整個移植和康復過程中陪伴著病人——包括替他準備食物、提醒病人服藥、提供感情支援等等。
生活安排
病人需要在事前已為自己準備好日後康復期間所居住的地方。在移植手術前,病人應採取合適行動以確保家居環境合乎衛生,例如:清除所有雜物、如牆上有霉菌就重新粉刷牆壁、床上用品也應該換上全新及經清洗的。
寵物
病人康復期間免疫能力較差,如果有寵物就應該送往其他地方,直到醫生確認可接回寵物。
在幹細胞移植過程中需要採取的措施
在整個幹細胞移植的過程中,病人的免疫系統會受高劑量化療和免疫抑制藥物所影響而變得非常脆弱,容易被感染。
因此在整個過程中,病人要處於一個非常潔淨的環境。他們會被安排居住於醫院內一個具有正氣壓 (positive air pressure) 設備的單人房;進食的食物亦需絕對清潔。平均而言,病人需要在這種特別的環境中居住四至六個星期,直到他們的免疫系統回復安全水平方可以出院。
(八)治療引起的副作用及應對方法
A.化療的副作用及管理
化療會抑壓正常細胞的生長,令病人有以下問題:
-缺少紅血球會引致貧血和疲累、氣喘、面色蒼白和頭暈等;
-缺少血小板會引致病人身體容易有瘀黑和出血;
-缺少白血球會令病人容易受感染。
如果病人的紅血球量太低,就須輸入紅血球。如病人的血小板水平太低亦須輸入血小板,直至病人的身體在化療之後數星期慢慢康復方可停止。
感染
在治療期間,病人由於缺少足夠的白血球,會較容易受到感染,這些感染可能來自外在環境或是病人自己皮膚/鼻子/口腔/腸道上的細菌 (bacteria) 或真菌 (fungus)。由於化療會破壞口腔及腸內的表層 (lining) ,細菌會更容易進入病人的血液系統。為此,醫生會為病人處方抗生素去預防或治療感染。同時,為刺激白血球的生長,醫生會為病人處方白血球生長激素或所謂的升白針 (Granulocyte colony-stimulating factors (G-CSF)),例如 Neupogen® and Zarzio®,這些通常都是由護士給病人以皮下方式注射。
在出院之後病人需要採取的保護措施
由於病人容易受感染,他的家人和朋友在探訪他的時候需要勤洗手,防止帶來任何細菌、病毒或可引致感染的媒介。
病人在飲食方面亦要絕對小心:
・進食新鮮煮好的食物;
・不應進食未經烹調或徹底煮熟的食物,例如沙律、壽司、半生熟蛋;
・不應進食煮好超過1小時以上的食物,例如燒味;
・不應進食長期放在雪櫃的食物,例如冰淇淋、乳酪、芝士、新鮮牛奶 ;
・不應進食薄皮水果,例如櫻桃、葡萄、藍莓 ;
・不應進食高危食物,例如忌廉餅、蜆介類食物 。
在出院之後,病人應該盡量留在家中減少去人多的公共地方。如果真的需要外出便要戴上口罩。
護士亦會教病人和照顧者如何清潔和打理中央靜脈導管 (central line) 以防止感染。
如何處理發燒?
如果病人的體溫升至超過37.5度或是有打冷震的情況,這可能表示病人身體內的白血球數量太低及有感染。在此情況之下,家人應立即把病人送到就近的急症室讓醫生立刻為他診治和施行抗生素治療。任何延遲可能導致生命危險。其他感染的癥狀包括持續咳嗽、腹痛、喉嚨痛、小便赤痛或腹瀉。
化療的其他副作用
化療是會特別影響到分裂得快的細胞/和組織的,例如皮膚、毛囊、口腔內膜和腸臟等。常見的副作用包括:
- 口腔潰爛;
- 腹瀉;
- 暫時性的脫髮;
- 紅疹;
- 嘔吐和作悶;及
- 疲倦。
病人應該把情況告訴醫生,醫生便會處方適當藥物去避免或減低副作用;或是改變將來化療使用的藥物劑量以防止情況變得更加嚴重。例如:現在已有很有效的藥物可以減低嘔吐和作悶,亦有很多控制疼痛的藥物去減低口腔潰瘍的痛楚。
這些副作用可能會在化療之後持續一至兩星期;病人一般亦可在完成化療數月後長出新的頭髮。
化療亦可能會影響病人的生殖能力。如果病人對此有關注便應該在治療之前先行諮詢生殖科專科醫生。醫生會因應情況為病人(特別是年青的病人)提供精子儲存、雪卵和利用荷爾蒙治療以減少化療對卵巢的影響。
B. 異體幹細胞移植可引致的問題
異體幹細胞移植最常見的副作用就移植物抗宿主病 (graft-versus-host disease (GVHD)) 俗稱排斥。這就是當捐贈者的免疫細胞進入病人的身體後,識別病人(宿主)的身體為一個外來異物而進行攻擊。身體不同的部位包括皮膚、肝臟、胃部、腸臟和眼睛都可能受到破壞。常見的症狀包括腹瀉、紅疹、不正常肝功能、眼乾、口乾和口腔潰瘍。移植物抗宿主病可以在幹細胞移植之後數星期或更後的時間出現。醫生通常會為病人處方藥物去盡量避免或減低其嚴重性;但它依然可以引致不同疾病甚至是死亡,又或是影響病人的生活質素。

(九)治療後的持續監察及復發的處理
病人在治療完結之後需要定時進行血液分析及身體檢查,以監察治療的成效和為將來可能需要繼續加強/改變/停止治療而作出決定。
在完結治療和進入緩解期 (remission) 之後,病人仍需定期見醫生。醫生會為他作各方面的評估,包括病人整體的健康狀況、血液細胞的數量、或在有需要的情況下進行骨髓檢查等。評估與評估之間的時間距離可能會慢慢延長,但亦可能需要終身持續作評估。如病人檢查後發現有復發,醫生會跟病人及家人商討下一線的治療方案。

(十)後遺症及應對方法
移植後可能發生的問題
問題的發生可以和以下因素有關:
・移植的類型;
・在移植之前病人接受過的化療或放療;
・病人整體健康狀況;
・病人接受移植時的年齡;
・病人免疫系統被抑制 (immune system suppression)的嚴重程度;及
・是否存在「移植物抗宿主疾病」(GVHD)以及其嚴重程度。
移植可能引起的長期風險
這包括:
・白血病復發;
・產生新癌症;
・不孕
・荷爾蒙變化,例如甲狀腺或腦垂體的變化;及
・白內障,即是眼睛的晶體混濁,導致視力下降。
慢性 GVHD 給患者帶來長期的不適
可能在移植後三個月的任何時間發生。症狀包括:
・食慾下降;
・腹瀉;
・消瘦;
・皮膚和眼睛發黃(黃疸) ;
・血液中的肝酶水平 (liver enzymes) 升高(在血液檢查中反映) ;
・感覺皮膚緊繃;
・眼睛乾燥灼熱;
・口腔內乾燥或有痛楚的潰瘍;
・肺部小氣道的阻塞。
如何處理慢性GVHD
慢性GVHD是用抑制免疫系统的藥物来治療的,就像用於急性GVHD的藥物一樣。
只要病人接受GVHD治療,這些藥物就會增加感染風險。大多數慢性GVHD 患者在症狀改善後就會減低免疫抑制藥物劑量。

(十一)常見問題
問一:請問白血病是不是血癌?
答一:是的。白血病是血癌的一種。
問二:為什麼叫「白」血病?
答二:可能是來自「白血球」這個名詞 。而又為什麼是「白」呢?這是因為在一個名叫「離心分離」」(centrifugation) 的過程之後,它們呈現的顏色是白色的。
問三:淋巴癌是不是血癌?
答三:是的。
問四:白血病的病人治癒之後,可否繼續過正常人的生活?抑或是凡事都要極度小心?不能再吃任何高危的食物?
答四:完全康復的病人是可以過正常生活的。不過病人的免疫系統需要時間康復,一般的意見就是在最後一次化療之後,起碼六個月至一年都不要吃高風險的食物,及去人多擠迫的地方。
問五:上文解釋了醫生在決定應否為白血病病人進行幹細胞移植手術時所要考慮的因素。但從病人的角度來看,又應該考慮什麼因素呢?
答五:在幹細胞移植手術之後,病人的康復過程是邁長而艱辛的(康復所需的時間較病人只是接受化學治療的為長)。除了病人自己在生理和心理上要有所準備外,家人的支援亦是非常重要的。
同時病人和家人需要了解在移植之後有可能會復發,新的幹細胞會在病人體內建立一個新的免疫系統,將來可能有機會認出和攻擊任何剩餘之癌細胞 (graft versus leukemia effect),但這亦可能出現GVHD威脅到病人的生命;又或許會變成一個長期病患而影響病人的生活質素。
所以在決定接受移植之前,病人和家人需要對各個方面有全面和徹底的了解。
問六:白血病的遺傳性高嗎?
答六:在某種情況之下,基因突變會引致不同的家庭成員都有白血病 (familial acute leukemia),但機會很少或極少。
問七:壓力可是導致病人患白血病的因素?
答七:不是。
問八:慢性白血病是否終有一天會變成急性白血病?
答八:如果病人接受適當治療,這個機會是極小的。
問九:病人在治療好白血病之後又復發,理由是什麼呢?
答九:醫學上沒有一個確實的答案,可能基於染色體異常及高險基因變異等,致使有某些病人有較高的復發風險。
問十:患急性白血病的病人大概有多少百分比會最終接受幹細胞移植手術?移植成功的比例又是若干?
答十:大概三份之二的急性白血病病人會接受異體幹細胞移植 (allogeneic stem cell transplantation) ,在香港的成功率是80%以上。

(十二)給照顧者的話
患白血病的病人容易受感染,家人要為他們提供及維持一個極為清潔的居住環境,並要確保食物絕對清潔,因為一些小錯誤也可以帶來嚴重的後果。
在人類的皮膚和直腸之內有數以億計的細菌,通常這些細菌是不會帶來任何感染的,但是當病人的免疫力因疾病/治療而被削弱,這些在腸道內的細菌亦可引致感染。
所以我們理解照顧者的壓力是非常之大的。
其實在我們居住的環境中到處都有細菌和病毒,我們實在沒有辦法將它們徹底消滅,做到一個「絕對無菌」的環境。照顧者只要盡力做到家居整齊和清潔,同時在飲食方面確保病人只進食剛煮好(和熟透)的食物便可以了。
治療是一個漫長而艱辛的過程,照顧者應盡力和病人一起維持正面積極的心態,活在當下,維持合理的生活質素。
(於2021年12月定稿)





